Аспириновая астма: что это такое?
Бронхиальная аспириновая астма – состояние затрудненного дыхания, вызванное спазмом бронхов, в результате приема определенной группы лекарств (аспирин, нестероидные противовоспалительные препараты – ибупрофен, диклофенак, индометацин, кетопрофен и др.).
Появлению одышки также могут способствовать салицилаты, содержащиеся в вишне, черносливе, абрикосах, яблоках, помидорах, огурцах, грейпфруте, дыне, малине, землянике и др. Бронхоспазм могут спровоцировать коллбасные и консервированные изделия, пищевые добавки.
 Аспириновая астма – не аллергическое заболевание, поскольку удушье вызывает не аллерген, а изменения в образовании метаболитов арахидоновой кислоты по причине приема НПВП.
Аспириновая астма – не аллергическое заболевание, поскольку удушье вызывает не аллерген, а изменения в образовании метаболитов арахидоновой кислоты по причине приема НПВП.
В результате в избыточном количестве образуются активные вещества, вызывающие воспаление, и на этом фоне возникает бронхоспазм. Поэтому аспириновая астма считается респираторной псевдоаллергией.
Еще одной причной бронхоспазма считается повышение тромбоцитов при приеме НПВП. В результате усиленно выделяются вещества (тромбоксан и серотонин), вызывающие спазмирование дыхательных путей.
По степени проявления симптомов существуют следующие виды аспириновой астмы:
Довольно часто это заболевание имеет тяжелое и затяжное течение, возможны опасные осложнения в виде астматического статуса, поэтому лечение и поддерживающая терапия обязательны.

Лечение
Лечение этого заболевания проводится по стандартной схеме для всех пациентов с бронхиальной астмой. Однако в данном случае существует дополнение – отказ от аспирина и препаратов НПВП.
Желательно избегать употребления консервов, колбасных изделий, пищевых красителей, особенно тартразина (присутствует в состав многих желтых конфет, крема, кексов, пирожных), усилителей вкуса, пива, многих фруктов и овощей, содержащих эти вещества.
Из медикаментозного лечения врачи стараются обойтись применением ингаляционных форм препаратов, назначая пациенту индивидуальную дозу, соответствующую степени заболевания.
Стандартная терапия включает:
При полипозном риносинусите возможно применение хирургических манипуляций- удаление полипов.
При обострении дополнительно применяются:
- ингаляционные b2-агонисты быстрого эффекта (сальбутамол, фенотерол);
- антихолинергические средства – ипратропия бромид;
- пероральный прием глюкокортикостероидов и в виде инъекций;
- кислородотерапия.
Причины
Основной причиной аспириновой астмы является прием препарата Аспирин. Но это далеко не последний фактор появления триады.
Что может спровоцировать аспириновую астму:
У некоторых людей это состояние легко снимается противоаллергическими средствами и лекарствами против аспириновой астмы. Но большинство пациентов требуют специализированной помощи и назначения комплексного лечения.
Аспириновая астма – это такое состояние, при котором меняется формула крови, и наибольшее значение имеют цистеиновые лейкоцитены. Эти вещества способствуют появлению отека, повышению секреции бронхов и гиперсекрецию слизи из носа.
Характер астмы
В острый период аспириновой астмы можно наблюдать такие признаки:
- повышение температуры тела;
- покраснение и воспаление слизистой глаз;
- расстройство пищеварения;
- боль в эпигастральной области.
Лечение
Проводится симптоматическое лечение для устранения проявлений ринита, полипов и астмы. Больному следует постоянно заниматься профилактикой осложнений, что и есть основной задачей лечения.
Важно знать другие названия Аспирина – ацетилсалициловая кислота, ацетат салициловой кислоты.
Проводится симптоматическое лечение ринита и синусита. Назначаются кортикостероидные лекарственные средства. В некоторых случаях медикаментозное лечение оказывается неэффективным, тогда назначается хирургическая операция.
Медикаментозное лечение включает назначение ингаляционных кортикостероидных препаратов и бронходилаторов. Показан прием лекарств Мометазон, Флутиказон, Беклометазон.
Профилактика
Для профилактики тяжелых последствий из рациона нужно исключить:
Подберём похожий
Подберите самостоятельно
в автоматизированном сервисе
наиболее подходящее доменное имя.
Причины
Как уже говорилось, толчком к возникновению удушья может послужить прием не только Аспирина. Вызвать приступ способны любые схожие с ним по химической структуре вещества.
Наиболее часто в роли провокаторов выступают:
Часто, как минимум в 50–80% случаев, аспириновая астма осложняется перекрестной реакцией. То есть при непереносимости Аспирина, скорее всего, приступ возникнет и при приеме другого средства из группы НПВС.
Симптомы

Существует три вариант аспириновой астмы:
Помимо симптомов, характерных для астмы, могут во время приступа могут возникать боли в животе, рвота, падение давления, головокружение, а иногда и обмороки.
Как лечить аспириновую астму?
Лечение аспириновой астмы проводят теми же методами и препаратами что и лечение обычной. То есть врач подбирает препарат, который поможет снизить частоту и тяжесть приступов удушья.
Еще один способ лечения аспириновой астмы – десенситизация. При этом пациенту регулярно вводят малые, но постепенно растущие дозы Аспирина и со временем организм перестает реагировать на этот препарат и приступ не развивается.
Помимо этого, пациентам назначается специальная диета, которая исключает консервы, продукты, содержащие природные салицилаты и краситель тартразин, алкоголь, копченые и жареные блюда.
Клинические симптомы
Более половины больных с полипами начинают страдать от удушья в результате приема нестероидных противовоспалительных препаратов. Аспириновая астма также может проявиться после таких оперативных вмешательств, как полипэкомия.
Аспириновая триада имеет такие основные симптомы:
- покраснение лица, воспаление конъюнктивы;
- ринит, сухой кашель, отек Квинке;
- болезненность в животе, тошнота и рвота.
Самым опасным состоянием является астматический статус, что может закончиться для человека остановкой дыхания и смертью. Предшествующими признаками выступают шок и потеря сознания.
Диагностика
 Исследования при непереносимости аспирина:
Исследования при непереносимости аспирина:
После подтверждения диагноза пациенту назначаются лекарственные средства и даются рекомендации по поводу профилактики тяжелых приступов.
Что такое аспириновая астма
Патология относится к тяжелым нарушениям и нуждается в проведении терапии с участием ингаляционных глюкокортикостероидов, так как использование классических бронхолитических средств может не дать результата.
В ходе лечения терапия разделяется на меры первой доврачебной помощи и дальнейшее предупреждение осложнений.
Симптомы аспириновой бронхиальной астмы
Типы развития аспириновой астмы:
Замечено, что развитие болезни чаще всего наступает при хронической форме риносинусита, астме, приеме средств для снижения температуры тела во время инфекционных болезней.
Перечень общих симптомов, появляющихся в течение 30-60 минут после попадания в организм аспирина или препаратов, способных вызвать приступ:
В случае, если первые признаки болезни были оставлены без внимания, аспириновая форма может развиться в классический тип бронхиальной астмы.
Лечение

Лечение после выявления признаков аспириновой астмы разделяется на:
- экстренное;
- системное.
Экстренные меры применяются при внезапном приступе больного. Экстренную доврачебную помощь необходимо провести до приезда скоро помощи. После приезда скорой необходимо осведомить врача о принятых мерах.
Экстренные меры оказания первой доврачебной помощи
Экстренное лечение больного во время внезапного приступа асприновой бронхиальной астмы происходит по следующей схеме:
Принятие мер должно быть незамедлительным для снижения количества усваивающегося вещества и облегчения состояния человека.
Системные меры лечения при аспириновой астме
Системные меры, применяемые для лечения аспириновой астмы:
Прием препаратов может быть затруднен из-за выраженных признаков удушья.
К возможным антагонистам лейкотриенов относятся:
- Зилеутон;
- Зафирулкаст;
- Монтелукасат;
- Пранлукаст.
Препараты осуществляют блокирование рецепторов к лейкотриенам, угнетение активности фермента 5-липооксигеназы, катализирующего процесс образования лейкотриенов из арахидоновой кислоты.
К возможным ингаляторным глюкокортикостероидам относятся:
- Беклометазона дипропионат;
- Будесонид;
- Флутиказона пропионат.
Предупреждают повторное развитие приступа.
К возможным ингаляторным b2-агонистам длительного действия относятся:
- Формотерол;
- Сальметерол.
Препараты используются после терапии глюкокортикостероидными лекарственными средствами.
Профилактика
К основным методам профилактики развития аспириновой бронхиальной астмы относится:
Не все из перечисленных средств обязательно содержат опасные для здоровья человека вещества, однако перед началом использования рекомендуется ознакомиться с составом и инструкцией.
Причины и механизм развития патологии
Появление триады симптомов спровоцировано высокой чувствительностью к Аспирину и другим препаратам группы НПВС.
 Нестероидные противовоспалительные средства, приводящие к перекрёстной реакции:
Нестероидные противовоспалительные средства, приводящие к перекрёстной реакции:
- Диклофенак;
- Индометацин;
- Ибупрофен;
- Кетопрофен;
- Мефинаминовая кислота;
- Пироксикам;
- Сулиндак;
- Напроксен.
Просвет бронхов сужается, дыхательная система слабо реагирует на введение бронхолитических (бронхорасширяющих) препаратов.
Патология обусловлена генетическими нарушениями и чаще диагностируется у женщин от 30 до 40 лет. Болезнь получила своё развитие после синтетического получения и внедрения в терапевтическую практику ацетилсалициловой кислоты.
Диагностические мероприятия
Для постановки точного диагноза проводят тщательный опрос. Изучают субъективные жалобы больного, выясняют, какие препараты принимал человек.
В обязательно порядке делают рентгенографическое исследование носа и придаточных пазух. Это позволяет выявить хронический полипозный ринит. По показаниям назначают эндоскопию носоглотки.
Также проводят дифференциальную диагностику, необходимую для исключения таких состояний, как:
- ХОБЛ;
- ОРВИ с осложнениями;
- атопическая или сердечная астма;
- злокачественные или доброкачественные опухоли дыхательной системы;
- туберкулёз.
Этиология
Изначально следует выделить такие возможные факторы риска:
- наследственная предрасположенность;
- наличие аллергенов;
- избыточный вес, нарушенный обмен веществ.
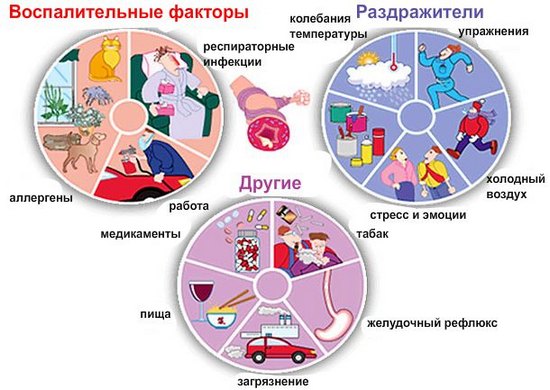
К основным аллергенам, которые могут стать причиной астматического приступа, можно отнести следующее:
Также спровоцировать приступ астмы могут такие недуги:
- воспалительные заболевания в бронхах;
- острые инфекционные заболевания;
- частый приём аспирина;
- длительный приём медикаментозных препаратов;
- сильно ослабленная иммунная система.
Бронхиальная астма
На сегодня в официальной медицине принято различать четыре стадии развития бронхиальной астмы:
- имитирующая (переменная);
- лёгкая персистирующая;
- астма средней тяжести;
- тяжёлая персистирующая астма.
Что касается последней стадии развития бронхиальной астмы, то здесь уже присутствует реальная угроза человеческой жизни. Если больному не будет предоставлена своевременная медицинская помощь, то не исключение летальный исход.
Стадии развития бронхиальной астмы
- приступ возникает не чаще, чем 2 раза в неделю;
- ночные приступы не чаще одного раза в месяц;
- обострения носят непродолжительный характер.
- клиническая картина проявляется не чаще одного раза в день;
- ночные приступы беспокоят больного чаще – 3–4 раза в месяц;
- возможна бессонница;
- нестабильное артериальное давление.
- приступы недуга беспокоят больного каждый день;
- частые ночные признаки заболевания;
- болезнь может существенно сказываться на жизнедеятельности больного.
- приступы ежедневные, по несколько раз на день;
- бессонница, частые припадки удушья ночью;
- больной ведёт ограниченный образ жизни.
На последней стадии заболевания чётко диагностируется обострение болезни. Нужно немедленно обратиться за медицинской помощью.
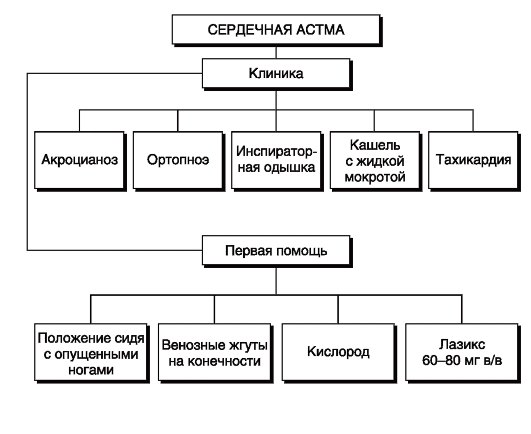
Сердечная астма
Факторы, которые повышают риск развития недуга:
- употребления алкоголя в большом количестве;
- постоянное переутомление;
- лежачее положение;
- стресс;
- введение в вену большого количества растворов.
Астма при беременности
Если женщина болеет астмой, в период беременности болезнь может обостриться или наоборот — наступит длительный период ремиссии. Но, как показывает статистика, такие случаи довольно редки — всего лишь 14%.
Что касается беременности при астме, то здесь различают только две формы этого недуга:
- инфекционная;
- аллергическая, но неинфекционного характера.
В первом случае этиологическим фактором выступают инфекционные заболевания верхних дыхательных путей. Относительно второй формы, можно сказать, что причиной развития недуга стали аллергены.
Во время беременности у женщины может наблюдаться такая клиническая картина:
- дискомфорт в горле;
- насморк;
- давящая боль в грудной клетке;
- шумное, поверхностное дыхание;
- бледные кожные покровы;
- кашель с незначительными выделениями мокроты.
В некоторых случаях у беременных женщин может наблюдаться повышенное потоотделение и синюшность кожных покровов.
По окончании таких симптомов, как правило, наступает астматический приступ. Это состояние человека, при котором симптоматика только ухудшается и приступ не прекращается 2–3 суток.
Проще всего в период беременности лечить астму и поддерживать период ремиссии при помощи специальных ингаляторов. Это не несёт угрозы жизни и развитию плода. Кроме этого, нужно придерживаться правильного образа жизни и исключить контакт с аллергенами.
Лечение
Бронхиальная астма
Медикаментозная терапия подразумевает приём препаратов двух направлений:
- для блокировки приступов — антивоспалительные средства;
- для быстрого облегчения в период самого приступа – бронходилататоры.
В целом медикаментозная терапия подразумевает приём таких препаратов:
- Преднизон;
- Преднизолон;
- Метилпреднизолон.
В среднем курс приёма данных медикаментов длиться от 3 до 10 дней. Но дозировку и частоту приёма назначает только лечащий врач.
Также лечение астмы у взрослых подразумевает приём препаратов для выведения мокроты при астматическом кашле и сеансы на небулайзере.

Сердечная астма
Лечение сердечной астмы проводят только в стационарных условиях. Медикаментозная терапия включает в себя назначение следующих препаратов:
- наркотические анальгетики;
- нитраты;
- нейролептики;
- антигистаминные;
- антигипертензивные.
Помните, что любое лекарство при астме следует принимать только по рекомендации врача и в обозначенной им дозировке.
Профилактика
Профилактики как таковой для предотвращения астмы, нет. Но можно свести к минимуму частоту приступов. Для этого следует применять на практике такие правила: