Причины и факторы риска
Возбудителями атипичных пневмоний могут стать многочисленные инфекционные агенты:
Заражение атипичной пневмонией происходит воздушно-капельным путем при тесном контакте с больным человеком. Чаще страдают молодые люди.
Профилактика атипичной пневмонии состоит в здоровом образе жизни, позволяющем поддерживать защитные силы организма в активном состоянии.
Стадии заболевания
Для атипичной пневмонии, как, впрочем, для большинства инфекционных заболеваний, характерна определенная стадийность течения:
Особенности протекания заболевания у детей
Атипичные пневмонии у детей нередко протекают с плохо выраженной температурной реакцией. Однако, несмотря на нормальную или субфебрильную температуру, общее состояние быстро и сильно ухудшается. Появляются:
- сонливость;
- вялость и апатия;
- снижение или полное отсутствие аппетита;
- одышка;
- повышенная потливость;
- рвота;
- диарея.
Микоплазменная пневмония у детей зачастую сопровождается увеличением селезенки и печени, появлением на кожных покровах полиморфной сыпи.
У новорожденных детей атипичная пневмония быстро осложняется развитием эмфиземы легких. В этой возрастной группе заболевание протекает крайне тяжело и плохо поддается терапии.
Лечение
Симптоматическая терапия направлена на устранение симптомов заболевания, для чего применяются жаропонижающие и противовоспалительные средства, отхаркивающие препараты, муколитики и т. д.
При значительном ухудшении общего состояния, нарастании дыхательной недостаточности больного переводят в отделение реанимации, где подключают к аппарату искусственной вентиляции легких.
Прогноз
Прогноз благоприятный при сильном иммунном статусе пациента и вовремя предпринятом лечении.
У новорожденных детей атипичная пневмония быстро осложняется развитием эмфиземы легких. В этой возрастной группе заболевание протекает крайне тяжело и плохо поддается терапии.
Исходом атипичной пневмонии могут быть:
- полное выздоровление;
- летальный исход;
- переход заболевания в хроническую форму с образованием пневмосклероза.
Причины и патогенез атипичных пневмоний у детей
Чаще всего возбудителями таких пневмоний у детей являются микоплазмы (до 40% атипичных пневмоний у детей до 7 лет и до 25% — в возрасте 7-15 лет). Второе место среди причин возникновения атипичных воспалений легких занимают хламидии, а третье – легионеллы.
Микоплазмы, хламидии и легионеллы являются внутриклеточными микроорганизмами, развитие и размножение которых происходит внутри клеток хозяина. Именно этим и объясняется отличие симптоматики атипичных пневмоний от типичных.
Факторами риска, которые способствуют возникновению атипичных пневмоний у детей, являются:
Патогенез атипичных воспалений легких зависит от возбудителя, так как каждый из них имеет особенный цикл развития.
Микоплазменная атипичная пневмония
Микоплазменная инфекция имеет воздушно-капельный механизм передачи, а попадает она в организм ребенка бронхогенным путем от больного или носителя.
В организованных коллективах, по данным некоторых авторов, носителями микоплазм являются до 10% детей.
Хламидийная атипичная пневмония
Цикл развития хламидийной пневмонии имеет три последовательных стадии:
Цикл повторяется каждые 24-48 часов. Таким образом, происходит размножение хламидий в организме.
Легионеллезная атипичная пневмония
Легионеллы попадают в легкие ребенка из влажной окружающей среды (водных объектов, систем кондиционирования, ванных комнат). При попадании легионелл в легкие они быстро вызывают ответную реакцию макрофагов альвеол, которые поглощают их.
Осложнения, лечение и профилактика атипичных пневмоний
Ранняя диагностика и назначение адекватного лечения атипичных пневмоний предотвращают развитие осложнений. К осложнениям атипичных пневмоний относятся:
Возникновение осложнений значительно усугубляет течение заболевания и прогноз для выздоровления и жизни ребенка.
 Особенностью таких пневмоний является то, что эти возбудители очень сложно культивировать на средах, и, соответственно, выявить их антибиотикочувствительность.
Особенностью таких пневмоний является то, что эти возбудители очень сложно культивировать на средах, и, соответственно, выявить их антибиотикочувствительность.
Параллельно с антибиотикотерапией ребенку назначаются:
Этот комплекс лечения может быть уменьшен или расширен в зависимости от обширности патологического процесса, возраста ребенка, наличия осложнений.
Чтобы не допустить развития атипичных пневмоний у детей, необходимо своевременно проводить комплекс профилактических мероприятий:
Прогноз при атипичных пневмониях у детей зависит от многих факторов (возраста и зрелости ребенка, вида возбудителя, обширности инфекционного поражения, тяжести патологии, исходного состояния, наличия осложнений).
Согласно данным медицинской статистики, летальность от атипично протекающих пневмоний у детей составляет около 10%.
Диагностика и методы терапии нетипичного проявления пневмонии
При диагностировании атипичной пневмонии происходит следующее:
При подтверждении нетипичного воспаления легких специалисты нередко сталкиваются с вопросом: какими препаратами лечить заболевание? Это связано с отсутствием эффективных медикаментов против некоторых атипичных микроорганизмов.
 В зависимости от формы заболевания выбирают следующие химиопрепараты:
В зависимости от формы заболевания выбирают следующие химиопрепараты:
- Противомикробные (к ним относятся антибиотики макролидного, фторхинолонового, тетрациклинового, цефалоспоринового ряда);
- Противовирусные.
В основе лечения воспаления легких, вызванного вирусами – применение Рибавирина. Затем подключается терапия кортикостероидами.
Обязательными методами лечения также являются:
- кислородотерапия;
- внутривенное вливание лекарственных препаратов для купирования интоксикации;
- профилактическое назначение диуретических средств (во избежание отека легких).
Симптоматическая терапия подразумевает:
Основное лечение направлено на уничтожение микроорганизмов, вызвавших заболевание. При микоплазменной пневмонии применяют преимущественно макролидные антибиотики, например, Азитромицин. Параллельно проводят симптоматическую терапию.
Лечение хламидийной пневмонии подразумевает использование антибиотиков макролидного или тетрациклинового ряда.
Обычно при лечении Рифампицином, Ципрофлоксацином пневмонии, вызванной легионеллами, положительная динамика отмечается уже на 5 сутки.
При пневмонии, вызванной коронавирусами, используется комплексное лечение несколькими антибиотиками фторхинолонового, тетрациклинового, цефалоспоринового ряда. Рибавирин используется как противовирусный препарат.
Для предупреждения атипичной пневмонии рекомендуется соблюдение правил личной гигиены, укрепление иммунитета, профилактический прием противовирусных препаратов, витаминных комплексов и иммуностимуляторов в периоды эпидемии гриппа.
Причины воспаления
Поскольку микроорганизмы, являющиеся возбудителями, поселяются в самом организме, так или иначе они влияют на него. Все атипичные пневмонии часто являются осложнениями организма, который ослаблен вирусами гриппа.
Перечислим самых распространенных возбудителей болезни:
- микоплазмы;
- легионеллы;
- хламидии;
- коксиеллы;
- клебсиеллы;
- коронавирусы;
- хантавирусы;
- вирусы парагриппа 1, 2, 3 типов.
Стоит помнить, что лишь комплексное лечение, направленное на борьбу с возбудителем, может быть эффективным.
Заразиться можно, контактируя с носителем инфекции, находясь с ним в одном помещении или купаясь в бассейне. Так как вирус живет вне клетки еще почти 6 часов, попадает в организм он и через вещи, дверные ручки.
Атипичная пневмония распространяется на лиц чаще всего в возрасте до 40 лет, в том числе и на маленьких детей. Протекает она в 2 этапа: сначала как простудное заболевание, а на следующем этапе поражаются легкие.
Способствует развитию заболевания следующее:
Как определить недуг?
Сразу выявить недуг сложно, так как мешает продолжительный инкубационный период. Но вот лабораторные исследования помогут более точно выявить признаки болезни, дополнительные к основным симптомам.
Рассмотрим теперь, какие бывают признаки атипичной пневмонии:
- мокрота в малом количестве;
- боли в мышцах;
- в крови лейкоцитоз не выражен;
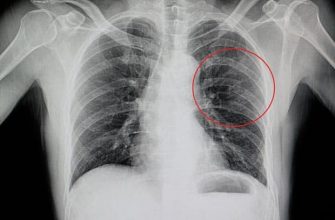
- блеклые проявления в рентгенограмме;
- отсутствие реакции на антибиотики.
Иногда требуется компьютерная томография для выявления небольших очагов поражения.
Диагностика недуга
- рентгенологическое исследование легких;
- иммуноферментный анализ;
- полимеразная цепная реакция;
- посевы мокроты из легких на питательные среды.
При микоплазменном и хламидийном воспалениях важен для постановки диагноза рентген в 2 проекциях и прослушивание хрипов при дыхании.
При легионеллезном воспалении для правильной диагностики важны посевы мокроты или крови, рентген и прослушивание хрипов.
Лечение заболевания
Существует 2 этапа лечения атипичной пневмонии: облегчение симптомов и борьба с возбудителем. Основой лечения атипичной пневмонии являются антибиотики.
Рассмотрим подробнее, что нужно для лечения заболевания:
Не забывайте, что подорвать здоровье очень легко, а восстановить его снова трудно, даже если стараться годами.
Эпидемия вирусной пневмонии 2019 привела к карантину в российских школах
Самыми неблагополучными в эпидемиологическом плане стали:
- Ростовская область ;
- Красноярский край ;
- Оренбургская область ;
- Тюменская область ;
- Самарская область .
Обычно пик заболеваемости вирусными инфекциями приходится на конец ноября и декабрь. После чего ситуация улучшается. Однако ранней весной, в период резких перепадов температуры и снижения иммунитета, возможно возникновение второй волны вирусной пневмонии.
Основные симптомы вирусной пневмонии 2019
На начальном этапе заболевания вирусную пневмонию легко спутать с обычным ОРВИ. Больной страдает от:
- слабости;
- насморка;
- головной боли;
- отдышки;
- сухого кашля;
- свистящего дыхания;
- боли за грудиной.
- высокая температура тела до 40°С, которую сложно сбить;
- боль в мышцах;
- сухой непрекращающийся кашель;
- сильная боль при глотании.
Чем отличается обычная пневмония от атипичной?
Сравнение основных факторов обычной пневмонии и атипичной можно рассмотреть в виде таблицы:
Бактерии, вирусы крайне редко
Вирусы, грибы, простейшие, крайне редко нетипичные бактерии
Виды патогенных микроорганизмов
Streptococcus pneumoniae, Staphylococcus aureus, Escherichia coli
Chlamydophila pneumoniae, Микоплазма, Legionella pneumophila, Moraxella catarrhalis, синцитиальный вирус, вирус гриппа A
Определяется поражение одной или нескольких долей лёгкого, с выраженной центральной инфильтрацией. По периферии лёгкого инфильтрация не наблюдается. В процесс могут вовлекаться любые доли
Признаки лобарной консолидации могут наблюдаться на первом этапе заболевания, позже они отсутствуют, так как процесс распространяется по всей поверхности лёгкого. Инфильтрация ткани наблюдается по периферии
Выраженная лихорадка, приступы потливости, головные и мышечные боли
Изменения в составе крови
Уровень лейкоцитов соответствует норме
Мокрота выделяется в значительном объёме во время влажного кашля
Мокрота скудная или полностью отсутствует, сухой кашель
Препараты для лечения
Антибиотики ряда пенициллинов, цефалоспоринов
Препараты эритромицина, кларитромицина
Вовлечение в патологический процесс верхних дыхательных путей
Зачастую в процесс вовлекаются бронхи, механизм связан с раздражающим сухим кашлем
Внешние факторы влияющие на заболеваемость
Характерных факторов нет
Кондиционеры, не подвергающиеся техническому очищению и обслуживанию
Дополнительная лёгочная симптоматика
Отсутствие адекватной терапии становится причиной того, что патогенные микроорганизмы транспортируются с током крови по всему организму, вызывая сепсис. Общая бактериемия приводит к полиорганной недостаточности и летальному исходу.
Клиническая картина у взрослых
Значительная часть пациентов переносят атипичную пневмонию в легкой или среднетяжёлой форме.
Первые признаки инфицирования похожи на проявления ОРВИ:
Ощущение разбитости, слабость.
Головные, мышечные боли.
Сухость слизистых оболочек.
При выслушивании лёгких фиксируют ослабление дыхание, крепитацию, единичные хрипы. В лабораторных анализах крови — нарастание СОЭ, лейкоцитоз.
Отличительным признаком атипичной пневмонии является характерный пароксизмальный кашель. Обычно кашель наступает, когда больной принимает определенное положение.
Особенности течения заболевания у детей
Детский организм не всегда реагирует на воспаление в лёгочной ткани нарастанием температуры тела.
На фоне обычной или слегка повышенной (субфебрильной) температуры самочувствие ребенка быстро усугубляется, появляются специфические симптомы заболевания:
Отсутствие интереса к еде.
Затрудненное дыхание, одышка.
Приступы обильной потливости.
Жидкий, многократный стул.
Клиника атипичной пневмонии отличается особой тяжестью у новорожденных детей. Клиническая картина развивается стремительно и плохо поддается лечению. Самое распространенное осложнение в этой возрастной группе —эмфизема лёгких.
Лечение

Антибактериальные средства назначают сразу же после рентгенологического обследования, так как верификация патогена может занять до двух недель. В лечении атипичной пневмонии главное не упустить время.
Основные лекарственные средства
Опираясь на симптоматику, данные анамнеза, результаты диагностических исследований, лечащий врач назначает комбинированное лечение, в программу которого могут входить:
Макроциклические антибиотики — эритромицин, азитромицин, кларитромицин, джозамицин, спирамицин.
Препараты тетрациклиновой группы — доксициклин, вирамицин, ко-тримоксазол.
Фторхинолоны — левофлоксацин, спарфлоксацин.
Антибиотики цефалоспоринового ряда 3-4 поколения
Карбапенемы широкого спектра действия: меропенем, дорипенем
Иммуностимулирующие и витаминные комплексы.
В начале терапии антибиотики вводятся парентерально (внутримышечно или внутривенно). При улучшении состояния больного можно перейти на таблетированный приём. Если больной находится дома, приём любых препаратов оговаривается с лечащим врачом.
В лечении атипичной пневмонии категорически запрещается самолечение, самовольное назначение или отмена каких-либо лекарственных средств. Обязательно выдерживание постельного режима, обильное питье, проведение оксигенотерапии.
В лечении атипичной пневмонии у детей используют следующие препараты:
Эффективность антибактериальной терапии контролируется в течение 2-3 суток. Если самочувствие пациента остаётся без изменений, препарат меняют.
Дополнительные методы лечения
Ингаляции. Процедуры способствуют облегчению отделения мокроты. Могут использоваться для доставки антибиотика непосредственно в лёгкие.
Электрофорез. Купирует признаки воспаления, способствует нормализации местного метаболизма, облегчает доставку фармпрепаратов непосредственно в поражённые ткани.
Магнитолазерная терапия. Необходима для обновления альвеолярных клеток, детоксикации крови. Оказывает стимулирующее иммунное действие.
ДМВ-терапия. Облегчает восстановительные процессы в тканях, обновляет мембраны поврежденных клеток, обладает антиоксидантным действием и тепловыми свойствами.
Только лечащий врач может определить целесообразность и время выполнения физиотерапевтических сеансов. Все описанные методики не используют в остром периоде заболевания.
Рекомендации для скорейшего выздоровления

Для того, чтобы ускорить процесс выздоровления, облегчить самочувствие пациента и смягчить симптомы атипичной пневмонии, важно выполнять простые правила:
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Микоплазменная пневмония — кто болеет?
Микоплазменные пневмонии достаточно широко распространены. На их долю приходится по разным данным от 10 до 40% диагностированных случаев воспаления легких с установленной этиологией.
Среди заболевших преобладают дети, подростки и молодые люди до 30 лет. Случаи болезни у людей старшего возраста и пожилых — редки.
Как правило, микоплазменная пневмония регистрируется в виде эпидемических вспышек в холодное время года — осенью и зимой.
Организованные коллективы, где дети и взрослые находятся длительное время в тесном контакте друг с другом, — отличная среда для передачи инфекции воздушно-капельным путем при кашле, чихании и разговоре.
Поэтому чаще всего заболевание выявляют у дошкольников и школьников, студентов и военнослужащих. Также возможно распространение инфекции внутри семей.
Микоплазма — уникальный микроорганизм
Микоплазмы — особенные микроорганизмы, которые занимают промежуточное положение между бактериями и вирусами.
Их важная отличительная черта — отсутствие жесткой клеточной стенки. Вместо нее у микоплазм пластичная цитоплазматическая мембрана, сходная с таковой у клеток человека.
С одной стороны, это обеспечивает микробу защиту от клеточных и гуморальных факторов иммунной системы, а с другой — делает их устойчивыми к целому ряду лекарственных средств.
В частности, к антибактериальным препаратам, подавляющим синтез клеточной стенки: пенициллины, цефалоспорины, карбопенемы и монобактамы, а также сульфаниламидные препараты и некоторые другие.
Вред от антибиотиков: мифы и факты