МКБ-10
- Острый бронхит
- Хронический бронхит
- Классификация бронхитов
- Острый бронхит
- Хронический бронхит
- Симптомы бронхита
- Острый бронхит
- Хронический бронхит
- Осложнения
- Диагностика
- Лечение бронхитов
- Прогноз
- Профилактика
- Цены на лечение
Классификация бронхитов
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
- легкой степени
- средней степени
- тяжелой степени
По клиническому течению:
- острый бронхит
- хронический бронхит
Острый бронхит
Острые бронхиты в зависимости от этиологического фактора бывают:
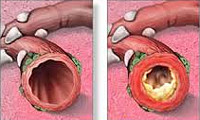
По области воспалительного поражения различают:
- трахеобронхиты
- бронхиты с преимущественным поражением бронхов среднего и мелкого калибра
- бронхиолиты
По механизму возникновения выделяют первичные и вторичные острые бронхиты. По характеру воспалительного экссудата различают бронхиты: катаральные, гнойные, катарально-гнойные и атрофические.
Хронический бронхит
Основными факторами, способствующими развитию острого бронхита являются:
Диагностика
Диагностика различных форм бронхита основывается на изучении клинической картины заболевания и результатах исследований и лабораторных анализов:
- Общего анализа крови и мочи;
- Иммунологического и биохимического анализов крови;
- Рентгенографии легких;
- Спирометрии, пикфлоуметрии;
- Бронхоскопии, бронхографии;
- ЭКГ, эхокардиографии;
- Микробиологического анализа мокроты.
Симптомы заболевания
Первые симптомы сывороточной болезни у большинства пациентов появляются не сразу после введения средства, а спустя неделю после него. К главным проявлениям недуга относятся:

В некоторых случаях у пациентов отмечается поражение суставов, которые становятся болезненными и отекают. Как правило, страдают мелкие и средние суставы руки и ног, а также кистей и стоп. Суставы, пораженные патологическим процессом, теряют подвижность.
Со стороны сердечно-сосудистой системы могут наблюдаться следующие симптомы:
- увеличение частоты сердечных сокращений (тахикардия);
- приглушение сердечных тонов;
- одышка, возникающая даже после незначительной физической нагрузки;
- гипотония, то есть падение давления.
У детей раннего возраста нередко происходит поражение желудочно-кишечного тракта, такие как тошнота, рвота, диарея, боли в области живота.
В случае если болезнь протекает тяжело, у пациента может развиваться ангионевротический отек и асфиксия. Подобное состояние требует безотлагательного врачебного вмешательства.
Диагностика недуга
Как правило, постановка диагноза сывороточной болезни не вызывает сложностей.
Клиническая картина достаточно характерна, к тому же, появлению симптомов предшествует введение лекарственного препарата, в состав которого входят белковые молекулы.
При большой выраженности кожных высыпаний необходимо производить дифференциальную диагностику с некоторыми инфекционными заболеваниями, например, скарлатиной и корью.
Тяжелую форму болезни по клинической картине бывает непросто отличить от сепсиса. Помочь поставить верный диагноз помогает анализ крови и изучение ее стерильности. 
Осложнения
Самым опасным осложнением патологической реакции на сыворотку считается анафилактический шок, который чаще всего развивается в том случае, если сыворотка вводится пациенту повторно.

К главным симптомам анафилактического шока относятся:
- резкое снижение артериального давления;
- появление судорог;
- обморок с непроизвольным мочеиспусканием и дефекацией.
Анафилактический шок — опасное состояние, угрожающее жизни больного. Поэтому при его развитии необходима немедленная госпитализация.
Смерть от сывороточной болезни отмечается крайне редко. В большинстве зарегистрированных случаев пациенты погибали из-за анафилактического шока, при развитии которого не была вовремя оказана неотложная помощь.
Что важно знать?
Если человек перенес это заболевание, он в обязательном порядке должен сообщить об этом врачу перед последующим введением любого лекарственного препарата, который содержит белковый компонент.
Она может быть спровоцирована приемом большого количества лекарственных препаратов. Поэтому необходимо проинформировать врача о том, какие лекарства и в каких дозировках принимает пациент.
Роль вирусной инфекции в развитии аллергического бронхита у детей
Существенным фактором риска развития аллергии у ребёнка являются перенесённые матерью инфекции во время беременности. Всё дело в том, что вирусы способны перестраивать иммунный ответ плода. ОРВИ часто ускоряют или усиливают развитие обструктивного бронхита, бронхиальной астмы.
Особенно неблагоприятны в плане развития дыхательных аллергозов респираторно-синцитиальная инфекция, грипп, парагрипп. У малышей, страдающих аллергическим обструктивным бронхитом, вирусная инфекция способна вызвать тяжёлые осложнения.
Чем опасен аллергический бронхит?
Коварность заболевания состоит в том, что при неоднократном повторении эпизодов бронхиальной обструкции формируются предпосылки развития бронхиальной астмы. Практически у 70 % детей с явлениями аллергического бронхита развивается бронхиальная астма.
Лечение аллергического бронхита у детей
Основано на главных принципах лечения аллергии и купирования бронхиальной обструкции с целью восстановления проходимости бронхов.
1. Устранение причинно-значимого аллергена:
- гипоаллергенный быт и диета;
- профилактика контакта с пыльцой растений в период цветения;
- устранение контакта с домашними животными при эпидермальной гиперчувствительности.
2. АСИТ — аллергенспецифическая иммунотерапия.
Золотой стандарт лечения аллергии на сегодняшний день. Метод позволяет добиться невосприимчивости организма ребёнка к аллергенам.
Лечение долгое и требует постоянного контроля процесса. Суть метода в введении в организм микродоз аллергена в возрастающей последовательности.
Для детей специально был изобретен метод сублингвальной специфической иммунотерапии (дозы аллергена в капельках принимаются под язык). В России используются препараты фирмы «Сталлержен». Терапию можно проводить детям с 5-летнего возраста.
3. Антигистаминные препараты. Назначаются курсами на период обострения заболевания. Длительный бесконтрольный приём препаратов этой группы нежелателен.
4. Бронхолитическая терапия. Тут наш главный друг и помощник — небулайзер. Проводятся ингаляции с Беродуалом и Пульмикортом для купирования обструкции.
5. Отхаркивающие препараты. Применяются в ингаляционной форме, также можно использовать таблетированные формы, сиропы и растворы для приёма внутрь.
Хорошо зарекомендовал себя препарат Амбробене. При ингаляционном применении препарат начинает действовать практически сразу, в течение нескольких минут. Прекрасно разжижает мокроту, активизирует продукцию сурфактанта.
6. Глицирам (аммония глицциризинат). Лекарство, приготовленное на основе корня солодки. Выпускается в таблетированной и гранулированной формах. Уменьшает спазм бронхов, стимулирует работу надпочечников.
7. Антилейкотриеновые препараты. Известно, что при аллергических процессах в организме увеличивается выработка лейкотриенов. Эти вещества способны сокращать мускулатуру бронхов, повышают выделение слизи.
К группе данных препаратов относится Сингуляр. Лекарство назначается курсом от трёх месяцев. Эффект наступает в течение первого месяца приёма.
Немедикаментозное лечение аллергического бронхита
Физиотерапевтические методики широко используются в педиатрии. Лечение аллергического бронхита не исключение.
- Синусоидально модулированные токи (СМТ) используются в постприступном периоде бронхита. Курс терапии помогает улучшить показатели функции внешнего дыхания, положительно перестраивает лёгочную гемодинамику.
- Импульсное низкочастотное электромагнитное поле. Устраняет вегетативную дисфункцию, улучшает работу иммунной системы, улучшает проходимость мелких бронхов.
- Динамическая электронейростимуляция (ДЭНС). Снижает аллергическое воспаление в дыхательных путях. Хорошо использовать в период ремиссии. Продолжительность процедуры в среднем 20 минут.
Детям в период ремиссии хорошо будет пройти курс массажа. Мамам можно самостоятельно проводить точечный массаж ребёнку. Техники точечного массажа просты и эффективны.
Причины бронхита
Причины развития острого бронхита и бронхита хронического несколько отличаются.
Хронический же бронхит, как правило, возникает по следующим причинам:
- неблагоприятные бытовые условия (повышенная загрязненность, пыль, постоянное или частое вдыхание химических веществ);
- долговременное воздействие слишком холодного или сухого воздуха;
- частые рецидивы респираторных инфекций.
Существует ряд факторов, способных значительно повысить риск возникновения любого вида бронхита:
- генетическая предрасположенность;
- жизнь в неблагоприятных климатических условиях;
- курение (в т.ч. и пассивное);
- экология.
Прогноз и течение заболевания
При своевременном обращении к врачу и назначении соответствующего лечения прогноз у бронхита достаточно благоприятный. Как правило, острый бронхит излечивается в течение 10 дней.
А что предлагает народная медицина?
Итак, какие же рецепты от бронхита предлагает народная медицина:
Профилактика бронхита
Первой мерой профилактики бронхита является укрепление защитных сил организма. Это такие знакомые всем правила, как:
Другие подходы к профилактике бронхита:
Схема лечения
Терапия должна осуществляться под строгим контролем специалиста, чтобы избежать осложнений и побочных эффектов от лекарств, которые могут нанести непоправимый вред здоровью. Таким образом, самолечение в этом случае недопустимо.
У пациента наблюдаются следующие симптомы:
В этом случае врач-терапевт или пульмонолог назначает дополнительные анализы и рекомендует определённую схему лечения. Терапия всегда комплексная. Так добиваются большой эффективности в меньшие сроки и предупреждают рецидивы.
Каждая группа лекарств с её яркими представителями будет рассмотрена ниже.
Противовоспалительные средства
Течение многих инфекций и болезней сопровождается подъёмом температуры. Если она выше 38 °C, сбивать её можно, например, Парацетамолом, Нурафеном, Найзом.
Для того чтобы остановить воспалительный процесс на слизистых оболочках бронхов, выписывают средства, содержащие фенспирид. Он быстро снимает спазмы и облегчает дыхание.
Муколитики
Это препараты, которые способны разжижать мокроту для лёгкого её выведения из бронхов. Муколитики стараются не назначать маленьким деткам до трёх лет, так как они не понимают процесс откашливания.
Среди муколитиков популярны средства, содержащие в себе ацетилцистеин. Это эффективные препараты, многие из которых применяются даже при ингаляциях. Прописывают лекарства через два часа после антибиотиков, при приёме рекомендован массаж грудной клетки.
Ацетилцистеин выписывают даже беременным и кормящим женщинам.
Из побочных эффектов часто встречаются зуд, тошнота, боли в животе. Противопоказан больным с язвой желудка и кишечника.
Комбинированные средства
При всей своей эффективности Аскорил имеет много противопоказаний, в числе которых беременные и кормящие женщины, люди с заболеваниями сердца, больные сахарным диабетом, с проблемами мочевыводящих путей, с печёночной недостаточностью, гипертоники.
Что собой представляет заболевание
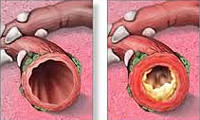
Бронхит – это воспалительное заболевание средних дыхательных путей (а именно бронхов). Но если в большинстве случаев это патологическое состояние вызвано микроорганизмами, то в случае аллергической формы болезни это не так.
Классификация болезни
Классификация данного патологического состояния основана на наличии или отсутствии некоторых симптомов, а также на степени их выраженности.
Выделяют 4 основные формы болезни:

Характерные признаки патологии у детей и взрослых
Также выделяют ряд других симптомов:
Если речь идет о ребенке, то у него будет также нарушаться аппетит и сон. Помимо этого, ребенок может быть вялым, капризным.
Лечение
Медикаментозное лечение: основные препараты и их действие

На сегодняшний день применяют следующие лекарственные средства:
Народные методы для лечения аллергического бронхита
Народные средства могут также помочь в лечении болезни: они снимут симптомы и облегчат общее состояние пациента.
Наибольшей популярностью пользуются такие методы:

Помните, что народные средства можно применять только после консультации со специалистом!
Аллергический бронхит
Диагноз «бронхит» ставят при выявлении воспалительного процесса слизистой нижних дыхательных путей. В большинстве случаев он возникает на фоне вирусных инфекций, простуды, гриппа.
Однако немало случаев, когда бронхи воспаляются в результате попадания в организм аллергенов.
Симптомы и лечение у взрослых людей и детей несколько отличаются. В основном аллергический бронхит проявляется кашлем и диагностируется аллергологом и пульмонологом на основании результатов анализов и инструментального обследования.
Для лечения заболевания применяется целый комплекс лекарственных препаратов, физиотерапия, лечебная физкультура, массаж.
Причины

Механизм развития аллергического бронхита выглядит так:
Список раздражителей, способных вызвать аллергическую реакцию, не имеет границ, поскольку у каждого человека может возникнуть индивидуальная непереносимость на те или иные вещества.
Однако есть несколько самых распространенных аллергенов, на которые в большинстве случаев возникает негативная реакция:
Процесс сенсибилизации может длиться годами. Иногда человек периодически контактирует с аллергеном на протяжении нескольких лет, а реакция появляется позже. В иных случаях аллергия дает о себе знать сразу после попадания в организм раздражителя.
Отличия аллергического бронхита от инфекционного
Бронхит, имеющий инфекционную этиологию, отличается от аллергического тем, что он появляется в результате развития инфекции в дыхательных путях и сопровождается симптомами, которые присущи простудным заболеваниям.
Признаки инфекционной формы болезни — это:
- повышение температуры тела;
- насморк или заложенность носа;
- боль в мышцах, слабость, упадок сил;
- головная боль;
- кашель с мокротой;
- боль в горле.
Они не всегда проявляются все одновременно.
Лечение этих двух типов заболеваний кардинально отличается, поэтому его успех зависит от правильной постановки диагноза.
Диагностика

Часто люди, страдающие кашлем, пытаются вылечить его самостоятельно, думая, что заболели простудой. Однако лишь опытный специалист может определить вид бронхита: аллергический или бактериальный/вирусный.
В первую очередь нужно обратиться к терапевту. Он соберет анамнез, проведет аускультацию, перкуссию и далее направит к аллергологу и пульмонологу.
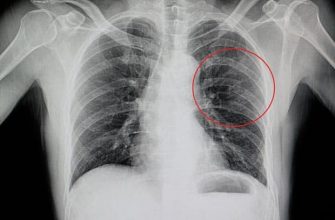
Чтобы исключить пневмонию, проводят рентгенографию грудной клетки. Также назначается анализ крови, мочи. Об аллергической природе болезни свидетельствует повышенная СОЭ, эозинофилия при нормальном уровне нейтрофилов.
Очень редко проводится бронхоскопическое исследование. Об аллергии свидетельствует гиперемия, отечность слизистой бронхов.
Аллергологические пробы помогают определить раздражитель, провоцирующий болезнь.
Если при кашле выделяется мокрота, проводится ее исследование.
Профилактика
Если человек имеет склонность к аллергии, и у него уже был бронхит по этой причине, необходимо избегать контактов с раздражителями на протяжении всей жизни. Это поможет предотвратить рецидивы заболевания.
Кроме того, таким людям следует укреплять иммунитет. Для этого нужно начать заниматься спортом, регулярно бывать на свежем воздухе, не употреблять вредную пищу, бросить курить, отказаться от алкоголя.
Вылечить болезнь намного сложнее, чем предотвратить ее, поэтому нужно следить за своим здоровьем, а также своевременно обращаться к врачу.
Как лечить бронхит?
- когда наблюдается общая интоксикация организма;
- появляется одышка, акроцианоз и другие симптомы дыхательной недостаточности.
Лечение бронхита включает такие шаги:

Медикаментозная терапия
- Препараты для отхаркивания и от кашля. Препарат назначается врачом в зависимости от вида кашля: при сухом используют Стоптуссин, для разжижения мокроты АЦЦ, Лазолван и другие.
- Ингаляции. Один из самых эффективных методов. Популярностью пользуется средство Пульмикорт.
- Противовирусные и иммуномодулирующие средства. Часто назначают таблетки для укрепления иммунитета.
- Антибиотики используют с 2-3 дня развития болезни. Применяют их не менее пяти дней. При негативной реакции или отсутствии эффекта препарат могут заменить.
Народные средства
Практикуют также лечение бронхита народными средствами, но это можно делать только под присмотром врача. Методы позволяют предотвратить рецидив и ускоряют процесс выздоровления. Популярны такие рецепты:
Причины развития заболевания
Причиной бронхита с аллергическим компонентом становится попадание в организм веществ, на которые проявляется повышенная чувствительность. Аллергенов много, у каждого человека индивидуальная реакция на разные раздражители. Самые распространенные такие:
- пыльца растений;
- домашняя пыль;
- шерстьживотных;
- пух птиц, перьевые подушки (см. “Аллергия на пух и перо: как победить недуг?“);
- порошковые формы средств бытовой химии;
- плесень;
- табачный дым;
- промышленная или строительная пыль;
- продукты питания или лекарственные препараты.
Эти аллергены могут длительное время воздействовать на организм человека без последствий. Но однажды разовьется сильная реакция. У ребенка воспаление может возникнуть уже при первом знакомстве с аллергеном.
Симптомы заболевания
Необходимость обращения к врачу объясняется еще тем, что только специалист понимает, как отличить обычный бронхит от аллергического. Обычный развивается после ОРВИ. Поэтому проходит с насморком, повышенной температурой, головными и мышечными болями.
При аллергической форме основной симптом – кашель. Он бывает лающим, поверхностным, грудным. Сначала сухой, непродуктивный, больной не может откашляться, так как бронхи заполнены слизью. Постепенно начинает отходить прозрачная густая мокрота.
У взрослого
Чтобы не допустить осложнений, нужно вовремя выявить наличие заболевания и обратиться к врачу. У взрослых аллергический бронхит проявляется такими симптомами:
При обследовании мокроты больного в ней обнаруживается повышенное количество эозинофилов. На рентгене видно истончение тканей бронхов, расширение сосудов.
У ребёнка
Родители должны знать, что делать в этом случае. Лучше как можно быстрее обратиться к врачу, чтобы обследовать ребенка. Чем раньше начнется лечение аллергического бронхита, тем меньше риска развития у детей астмы или других осложнений (см. “Бронхиальная астма у ребёнка: как не допустить перехода заболевания в хроническую форму?“).
Меры профилактики
Чтобы предотвратить развитие этой патологии, людям с аллергией нужно стараться исключать контакт с возможными аллергенами. Для этого придерживаться таких рекомендаций:
Роль вирусной инфекции в развитии аллергического бронхита у детей
Существенным фактором риска развития аллергии у ребёнка являются перенесённые матерью инфекции во время беременности. Всё дело в том, что вирусы способны перестраивать иммунный ответ плода. ОРВИ часто ускоряют или усиливают развитие обструктивного бронхита, бронхиальной астмы.
Особенно неблагоприятны в плане развития дыхательных аллергозов респираторно-синцитиальная инфекция, грипп, парагрипп. У малышей, страдающих аллергическим обструктивным бронхитом, вирусная инфекция способна вызвать тяжёлые осложнения.
Чем опасен аллергический бронхит?
Коварность заболевания состоит в том, что при неоднократном повторении эпизодов бронхиальной обструкции формируются предпосылки развития бронхиальной астмы. Практически у 70 % детей с явлениями аллергического бронхита развивается бронхиальная астма.
Лечение аллергического бронхита у детей
Основано на главных принципах лечения аллергии и купирования бронхиальной обструкции с целью восстановления проходимости бронхов.
1. Устранение причинно-значимого аллергена:
- гипоаллергенный быт и диета;
- профилактика контакта с пыльцой растений в период цветения;
- устранение контакта с домашними животными при эпидермальной гиперчувствительности.
2. АСИТ — аллергенспецифическая иммунотерапия.
Золотой стандарт лечения аллергии на сегодняшний день. Метод позволяет добиться невосприимчивости организма ребёнка к аллергенам.
Лечение долгое и требует постоянного контроля процесса. Суть метода в введении в организм микродоз аллергена в возрастающей последовательности.
Для детей специально был изобретен метод сублингвальной специфической иммунотерапии (дозы аллергена в капельках принимаются под язык). В России используются препараты фирмы «Сталлержен». Терапию можно проводить детям с 5-летнего возраста.
3. Антигистаминные препараты. Назначаются курсами на период обострения заболевания. Длительный бесконтрольный приём препаратов этой группы нежелателен.
4. Бронхолитическая терапия. Тут наш главный друг и помощник — небулайзер. Проводятся ингаляции с Беродуалом и Пульмикортом для купирования обструкции.
5. Отхаркивающие препараты. Применяются в ингаляционной форме, также можно использовать таблетированные формы, сиропы и растворы для приёма внутрь.
Хорошо зарекомендовал себя препарат Амбробене. При ингаляционном применении препарат начинает действовать практически сразу, в течение нескольких минут. Прекрасно разжижает мокроту, активизирует продукцию сурфактанта.
6. Глицирам (аммония глицциризинат). Лекарство, приготовленное на основе корня солодки. Выпускается в таблетированной и гранулированной формах. Уменьшает спазм бронхов, стимулирует работу надпочечников.
7. Антилейкотриеновые препараты. Известно, что при аллергических процессах в организме увеличивается выработка лейкотриенов. Эти вещества способны сокращать мускулатуру бронхов, повышают выделение слизи.
К группе данных препаратов относится Сингуляр. Лекарство назначается курсом от трёх месяцев. Эффект наступает в течение первого месяца приёма.
Немедикаментозное лечение аллергического бронхита
Физиотерапевтические методики широко используются в педиатрии. Лечение аллергического бронхита не исключение.
- Синусоидально модулированные токи (СМТ) используются в постприступном периоде бронхита. Курс терапии помогает улучшить показатели функции внешнего дыхания, положительно перестраивает лёгочную гемодинамику.
- Импульсное низкочастотное электромагнитное поле. Устраняет вегетативную дисфункцию, улучшает работу иммунной системы, улучшает проходимость мелких бронхов.
- Динамическая электронейростимуляция (ДЭНС). Снижает аллергическое воспаление в дыхательных путях. Хорошо использовать в период ремиссии. Продолжительность процедуры в среднем 20 минут.
Детям в период ремиссии хорошо будет пройти курс массажа. Мамам можно самостоятельно проводить точечный массаж ребёнку. Техники точечного массажа просты и эффективны.