Формы туберкулёза при ВИЧ
На фоне ВИЧ туберкулёзная инфекция может проходить в следующих формах:
Туберкулёз у детей с ВИЧ-инфекцией
Ребёнок рискует заразиться микс-инфекцией внутриутробно или в родах и послеродовый период.

Лечение
С развитием прогресса наука смогла предложить несколько способов лечения:
Антитуберкулезная терапия — ежедневное длительное комбинированное лечение 4-5 следующими противотуберкулёзным средствами: Изониазид (Н), Рифампицин (R), Стрептомицин (S), Пиразинамид (Z), Этамбутол (E). Состоит из двух этапов:
- Интенсивный (2 месяца).
- Поддерживающий (4 месяца).
Прерывать терапию нельзя ни на один день.
Химиотерапия — лечение с помощью специальных препаратов, чаще всего сильнодействующих антибиотиков, уничтожающих патогенные микроорганизмы и опухолевый рост.
Патогенетическая терапия — стимулирует иммунную систему, улучшает работу других органов и обмен веществ.
Кортикостероидная терапия — лечение стероидными гормонами, направленное на подавление воспаления.
Признаки туберкулёза
- Слабость.
- Бесконтрольная потеря веса.
- Кашель с кровью, не поддающийся стандартному лечению.
- Боль в груди.
- Лихорадка.
- Повышенное потоотделение, особенно в ночное время.
- Увеличение лимфоузлов.
- Нарушение в работе ЖКТ.
- Интоксикационный синдром (нарушение работы ЦНС).
Механизм патологического процесса
Когда возбудитель туберкулеза попадает в организм, последний пытается его уничтожить. Процесс разрушения чужеродной клетки называется фагоцитозом. Обеспечивают его клетки иммунной системы – T-лимфоциты. Их роль в противотуберкулезном иммунитете ключевая.
T-клетки при поражении ВИЧ не могут вырабатывать необходимое количество специальных антител, интерферона и других веществ, и, таким образом, способность организма сопротивляться микобактериям падает, а шансы заболеть растут.
Кроме того, вирус иммунодефицита тормозит активность других защитников – макрофагов, полинуклеаров, моноцитов – и нарушает их движение в область легких. А именно они являются излюбленным местом локализации микобактерий.
Стадия СПИД
Многих пациентов интересует вопрос, как проявляет себя сочетание стадии СПИД и туберкулеза. К сожаленью, в этой ситуации на благоприятный исход обычно надеяться не приходится.
СПИД – это терминальная стадия болезни, на которой любое антиретровирусное лечение не проявляет особого эффекта. Она наступает, когда уровень CD4+лимфоцитов снижается менее 200 клеток в мкл.
Сколько живут больные с синдромом приобретенного иммунодефицита? В этом отношении ни один врач не даст определенных прогнозов, однако согласно многочисленным наблюдениям без терапии продолжительность жизни составляет не более трех лет.
Но чаще это всего больным удается прожить лишь 1–2 года. В случае, если присоединяется туберкулез, прогноз значительно хуже.
Внелегочной туберкулез
Если у людей с нормальным иммунитетом внелегочной туберкулез встречается в 10–20% случаев, то при сопутствующей ВИЧ инфекции доля такой формы может достигать 70%.
Однако иногда по данным статистики, удельный вес внелегочной локализации патологического очага существенно ниже. Но связано это, скорее, с недостаточным уровнем диагностики, чем низкой заболеваемостью.
У людей с дефектами иммунитета микобактерии чаще всего поражают следующие органы и системы:
- Мочеполовую.
- Суставы, кости позвоночник.
- Центральную нервную систему.
- Лимфатические узлы различной локализации – периферические и внутригрудные, иногда мезентериальные.
Однако чаще всего внелегочной туберкулез поражает плевру с развитием специфического плеврита.
Течение внелегочной формы
Для течения туберкулеза (внелегочной формы) при ВИЧ-инфекции наиболее характерными являются два основных синдрома – интоксикационный и местных изменений.
Для первого характерны лихорадка и потливость, потеря веса, слабость.
Локальные изменения определяются тем органом, который поражен микобактериями. Так, например, при абдоминальном туберкулезе с поражением мезентериальных лимфатических узлов, брюшины, кишечника первая жалоба пациентов будет на боль в области живота.
Она может быть хронической, тупой или резкой, схваткообразной. Нередко туберкулезный мезаденит симулирует клинику острого живота. Также больные будут отмечать нарушение аппетита, вплоть до его отсутствия, расстройства пищеварения.
Диагностика внелегочной формы, кроме обычных методов, дополняется следующими исследованиями:
Кроме того, при внелегочных формах широко используются эндоскопические методы диагностики:
- гистероскопия;
- артроскопия;
- лапароскопия;
- цистоскопия;
- бронхоскопия;
- колоноскопия.
Лечение
Очень важен контроль приема противотуберкулезных препаратов пациентами. Без него качество лечения часто страдает.
ВИЧ-инфекция и туберкулез – чрезвычайно опасное сочетание. Однако при грамотном лечении пациенты могут сохранить обычную продолжительность и достойное качество жизни.
Формы
При ВИЧ инфекции туберкулез протекает в нескольких формах. А именно:
- Активная форма.
- Латентная форма.
По статистике наиболее часто встречается активная форма течения этих патологий. При этом микобактерии активно выделяются и размножаются, а значит человек инфицирует других. При этом наблюдается выраженная симптоматика.
Латентная форма характеризуется развитием заболеванием, без симптомов. Микобактерии при этом размножаются.
Внимание! Именно, если у человека есть алкогольная или наркотическая зависимость, существует большая вероятность возникновения гепатита дополнительно к туберкулезу и ВИЧ, вследствие системного поражения клеток печени.
Диагностика
Пациентам с ВИЧ-инфекцией требуется 2 раза в год проходить рентгенографию. Еще проводится туберкулиновая проба, исследуется мокрота при ее наличии. А также сегодня проводят новый анализ, который называется ПЦР диагностика. Для этого требуется сдать кровь.
При тщательной диагностике врач должен поставить полный клинический диагноз. А именно, определить стадию ВИЧ инфекции, а также стадию и подробное описание течения туберкулеза легких. Важно определить, есть ли гепатит и другие сопутствующие патологии.
Факторы, способствующие развитию туберкулёза лёгких
1. Ослабление иммунной системы различного характера:
3. Хронический алкоголизм.
4. Хронические воспалительные болезни лёгких и верхних дыхательных путей.
5. Сахарный диабет.
6. Хронические заболевания сердца.
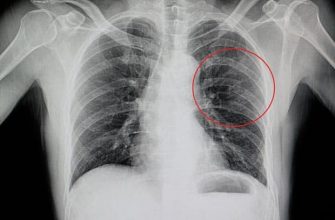
Туберкулез легких: симптомы и первые признаки
Заболевание длительное время может протекать скрытно, с общими проявлениями и жалобами на:
- слабость, хроническую усталость;
- ночную потливость;
- беспричинную субфебрильную (около 37 °C) температуру;
- отсутствие аппетита;
- потерю веса;
- общую бледность.
Заболевание на этом этапе можно выявить только при проведении флюорографии или выполнении рентгенологического исследования органов грудной клетки по другим показаниям.
Клиническая картина поражения лёгких туберкулёзом разнообразна и зависит от объёма поражения ткани.
Для всех форм туберкулёза лёгких характерны следующие первые признаки:
1. Кашель. От сухого до влажного, с массивным отделением мокроты. Мокрота может быть творожистого, гнойного вида. При присоединении крови – принимает вид от «ржавой» до примеси жидкой, не изменённой (кровохаркание).
2. Одышка (чувство нехватки воздуха). Обусловлено сокращением дыхательной поверхности лёгких при воспалении и склерозировании (рубцевании).
6. Похудание. Больной может сбрасывать вес до 15 и более килограмм.
7. Боль в грудной клетке. Присоединяются в развёрнутых стадиях заболевания и при переходе туберкулёзного процесса на плевру.
Первичный легочный туберкулёз:
- Преобладание общей симптоматики.
- Кашель появляется при прогрессировании заболевания.
1. Множественность очагов поражения в лёгких с двух сторон.
2. Заболевание может протекать остро, с выраженными симптомами интоксикации и выраженной степенью тяжести. Кроме того, выделяют подострую и хроническую формы.
3. Возникает у лиц со значительным снижением иммунного статуса.
4. По размерам и виду очагов выделяют:
- милиарный (до величины булавочной головки);
- крупноочаговый (более 1 см в диаметре);
- кавернозный (с полостями).
5. Кроме легочных проявлений, туберкулёзное воспаление выявляют в сердце, головном мозге и его оболочках, в крупных суставах и костях, в селезёнке, печени и почках.
6. Лёгкие формы милиарного туберкулёза могут проходить под маской простудных заболеваний. Единственная разница в том, что, в отличии от последних, плохое самочувствие сохраняются продолжительное время.
Инфильтративно-пневмонический туберкулёз легких:
- Проявляется обострением воспалительного процесса вокруг имевшегося к тому времени очага.
- Встречается при вторичном туберкулёзе.
Фиброзно-кавернозный туберкулёз легких:
Цирротический туберкулёз лёгких.
Диагностика туберкулёза лёгких у взрослых
Поликлинический, диспансерный этап.
- Анамнез заболевания и жалобы.
- Физикальное исследование (перкуссия лёгких; аускультация; прощупывание региональных, доступных пальпации лимфоузлов).
Надо отметить, что в ранних стадиях заболевания и при малых очагах поражения – информационная ценность физикальных методов невелика.
- Общий анализ крови и мочи.
- Исследование выделяемой мокроты под микроскопом.
Окраска по методу Циля—Нельсена позволяет увидеть возбудителя при его наличии. Это исследование, при наличии отрицательных результатов, проводят трёхкратно.
- Рентгенография органов грудной клетки.
Для лучшей информативности, используют прямую и боковую проекцию.
В плановом порядке производится ежегодно как метод скрининговой диагностики при диспансеризации детского и подросткового возраста. Взрослому населению назначается по показаниям.
Оценка результатов через 72 часа после внутрикожного введения в предплечье:
Инфицированными туберкулёзом считаются:
Достаточно быстрый способ определения наличия микобактерий путём реакции на антиген.
- Иммуноферментные исследования крови на выявление противотуберкулезных антител и антигенов.
- Компьютерная томография лёгких.
- Ультразвуковое исследование на наличие плеврита и при выявлении субплеврально расположенных образований.
Стационарный этап
Прогноз туберкулеза легких
Отсутствие лечения активного процесса, приводит к смерти в 50% случаев легочного туберкулёза в течении двух лет.
У оставшихся в живых больных, процесс переходит в хроническую форму, с продолжающимся обсеменением окружающего пространства.
Варианты сочетания туберкулеза и ВИЧ, эпидемиология
ВИЧ и туберкулез – это сочетание на данный момент является одной из основных проблем фтизиатрии. Вирус иммунодефицита человека – это РНК-содержащий вирус, который тропен к Т-лимфоцитам хелперам, содержащим на своей поверхности рецепторы CD4.
Эти лимфоциты отвечают за распознавание организмом антигенов и уничтожение чужеродных частиц. ВИЧ постепенно разрушает лимфоциты и делает невозможным адекватный иммунный ответ.
Вариантов развития событий может быть несколько:
Туберкулез при ВИЧ симптомы
Для туберкулезного процесса у больных со СПИДом характерно повышение температуры до фебрильных цифр, чего не бывает при сохранном иммунитете. Лихорадка может держаться долгое время на уровне 38-39оС.
При вовлечении в процесс плевры появляются признаки плеврита. Для экссудативного плеврита характерна тяжесть в грудной клетки, одышка, чувство стеснения в груди. Для сухого – резкая боль, связанная с дыхательными движениями.
Распространенные формы туберкулеза сами по себе являются признаками иммунодефицита, но у больного могут наблюдаться и другие характерные для этого состояния заболевания:
- опоясывающий герпес,
- лимфаденопатия,
- необъяснимая длительная диарея,
- значительное исхудание,
- саркома Капоши,
- пневмоцистная пневмония.
Диагностика двойного диагноза
Для диагностики ВИЧ-инфекции исследуют количество CD4, применяют иммуноферментный анализ (ИФА), иммуноблоттинг и полимеразную цепную реакцию (ПЦР).
Для подтверждения ВИЧ-инфекции вначале определяют количество CD4. Это позволяет определить выраженность иммунодефицита. На стадии СПИД CD4 менее 100 кл/мкл. Для обнаружения антител к ВИЧ используют ИФА, для обнаружения самого вируса – ПЦР.
Иммуноблоттинг является альтернативным вариантом при отсутствии возможности выполнить ПЦР. Подтверждение ВИЧ-инфекции при положительном результате проводят дважды.
Действия по профилактике
Профилактика туберкулеза основана на ограничении контакта с больными открытой формой и поддержании иммунитета на должном уровне. ВИЧ-инфицированным больным нельзя проводить профилактику специфической сывороткой.
Единственный способ предотвратить развитие туберкулеза для них – пожизненный прием антиретровирусной терапии. При этом иммунитет сохраняется на одном уровне и шанс заболеть туберкулезом уменьшается.
ВИЧ и туберкулез прогноз
При обнаружении заболевания на ранних стадиях ВИЧ-инфекции прогноз благоприятный. У такого пациента есть все шансы вылечиться от туберкулеза и остановить процесс снижения иммунитета. Гораздо хуже, если диагноз поставлен на поздней стадии ВИЧ-инфекции.
Причины развития туберкулёза во время ВИЧ
ВИЧ-инфекция становится причиной ослабления иммунитета. В таких условиях организм становится уязвимым к бактериям туберкулёза и возникает микс — инфицирование.
Диагностические мероприятия
Для выявления патологий применяются следующие исследования:
Для формулировки диагноза необходимо определить стадию ВИЧ и туберкулёза.
Этапы лечения
- Амбулаторный. Наблюдение проводится в домашних условиях участковым врачом.
- Стационарный. Проходит в противотуберкулёзном диспансере, где есть всё для диагностики и лечения пациентов.
- Санаторный. Применяется после основной терапии для укрепления иммунитета. Срок пребывания 25 дней — 3 месяца.
Что такое ВИЧ
Фото 1. Вирус иммунодефицита человека.
Лекарства от СПИДа на данный момент нет, хотя время от времени и возникает информация о чудо-средстве. Главное оружие против ВИЧ – это профилактика, учитывая разные пути инфицирования:
- защищенный половой акт;
- использование только одноразовых шприцов;
- тщательная проверка крови, используемой для переливания;
- при наличии ВИЧ у матери прием специальной терапии для рождения здорового малыша.

Фото 2. Разного рода зависимости в итоге приводят к тяжелым и неизлечимым заболеваниям.
Виды сочетаний туберкулеза и ВИЧ
Можно говорить о трёх вариантах сочетания туберкулёза и ВИЧ инфекции.
- Туберкулёз развился на фоне ВИЧ.
- ВИЧ-инфицированный уже был болен на туберкулёз.
- Больной заразился туберкулезом и вирусом иммунодефицита одновременно.
Особо опасен третий вариант сочетания, ВИЧ и туберкулёз взаимодействуют моментально и быстро прогрессируют. Чаще всего возникает на фоне алкоголизма или наркозависимости.
Фото 5. Падение иммунитета сопровождается развитием различных грибковых заболеваний в организме.
ВИЧ ассоциированный туберкулез может быть как латентной, так и активной формы.
Данные формы заболевания у ВИЧ-инфицированного сменяются довольно быстро. Туберкулез поражает не только легкие, но и другие органы.
При сочетании туберкулеза и ВИЧ-инфекции отмечается склонность к генерализации заболевания, начавшись в легких туберкулез, шаг за шагом, поражает и другие внутренние органы.
Фото 6. Попадание палочки Коха в ткани мозга вызывает туберкулезный менингит.
Что такое ВИЧ-инфекция?

ВИЧ-инфекция – это медленно прогрессирующее вирусное заболевание, поражающее иммунную систему, крайней стадией развития которого является СПИД (синдром приобретенного иммунодефицита).
ВИЧ (вирус иммунодефицита человека) представляет собой ретровирус из рода лентивирусов, инфицирование которым угнетает деятельность иммунной системы и приводит к развитию медленно прогрессирующего заболевания ВИЧ-инфекция.
В человеческом организме природой заложен механизм, благодаря которому иммунные клетки вырабатывают антитела, способные противостоять микроорганизмам с чужеродной генетической информацией.
Когда в организм проникают антигены, в нём начинают работать лимфоциты. Они распознают врага и нейтрализуют его, но при поражении организма вирусом защитные барьеры уничтожаются и человек может погибнуть уже через год после инфицирования.
Основные типы ВИЧ-инфекции:
Первые признаки ВИЧ у взрослых
Вирус иммунодефицита человека – это ретровирус, вызывающий ВИЧ-инфекцию. В зависимости от клинических признаков ВИЧ-инфекции выделяют следующие ее стадии:
ВИЧ не имеет собственных симптомов и может маскироваться под любые инфекционные заболевания. При этом на кожных покровах появляются пузырьки, гнойнички, лишай, себорейный дерматит. Выявить вирус можно только с помощью анализов: ВИЧ-теста.
Первые признаки на которые нужно обратить внимание:
Диагностика и тест на ВИЧ
При подозрении на ВИЧ-инфекцию нужно обратиться к инфекционисту. Анализ можно сдать анонимно в Центре профилактики и борьбы со СПИДом, который есть в каждом регионе. Там же врачи дают консультации по всем вопросам, связанным с ВИЧ-инфекцией и СПИДом.
Острая фаза преимущественно не определяет наличия антител, однако спустя три месяца с момента заражения порядка в 95% случаев происходит их выявление.
Диагностика ВИЧ состоит из специальных тестов:
Инкубационный период вируса ВИЧ составляет 90 дней. В этот промежуток выявить наличие патологии сложно, но это сделать можно посредством ПЦР.
Основные признаки недуга
Оба заболевания влияют на особенности течения друг друга. У людей, зараженных вирусом иммунодефицита человека, ослаблен иммунитет. Это повышает риск заразиться и заболеть инфекциями, в том числе и туберкулезом легких.

Туберкулез при ВИЧ, в случае когда он не лечится, протекает с осложнениями и может привести к летальному исходу.
Ответ на вопрос, с 2 диагнозами вместе сколько живут пациенты без применения терапии, звучит так: в среднем 6-8 месяцев. Срок продолжительности жизни инфицированных, которые лечатся согласно назначениям врача, может составить 20, 30 лет и больше.
Эффективные методики лечения
Для лечения туберкулеза при ВИЧ-инфекции используют комбинацию противотуберкулезных препаратов. К ним относятся Изониазид, Рифампицин, Пиразинамид, Этамбутол. Эффективность лечения на фоне антиретровирусной терапии выше.
Также необходимо принимать полный курс таблеток, даже при видимых улучшениях, чтобы снизить вероятность рецидива.
Лечение внелегочных форм, например, туберкулеза лимфоузлов при ВИЧ, проводятся теми же препаратами, что и легочной формы. Курс может длиться дольше, иногда добавляют терапию кортикостероидами.
При лечении важно помнить, что некоторые противотуберкулезные препараты и лекарства, относящиеся к антиретровирусной терапии, могут быть несовместимы друг с другом.
В таких случаях вместо рифапмицина могут назначить рифабутин либо прервать антиретровирусную терапию на первом этапе лечения туберкулеза.
Сочетание препаратов повышает вероятность развития побочных эффектов, например, гепатита.
В зависимости от стадии заболевания лечение может проводиться амбулаторно или в больнице, где соблюдаются все принципы ухода за больными ВИЧ.
Прогноз лечения улучшается при сочетании противотуберкулезной и антиретровирусной терапии и строгом выполнении всех назначений врача. При тяжелых формах заболевания может быть оформлена нетрудоспособность и инвалидность.
Туберкулез и ВИЧ-инфекция
 Туберкулез у ВИЧ-инфицированных больных протекает злокачественно, имеет склонность к генерализации и прогрессированию вследствие выраженного иммунодефицита.
Туберкулез у ВИЧ-инфицированных больных протекает злокачественно, имеет склонность к генерализации и прогрессированию вследствие выраженного иммунодефицита.
Выявление больного с распространенным и прогрессирующим туберкулезом служит сигналом к необходимости целенаправленного обследования его на ВИЧ-инфекцию. В то же время больных СПИДом следует рассматривать как потенциальных больных туберкулезом.
Эпидемия ВИЧ-инфекции внесла и постоянно вносит радикальные изменения в эпидемиологию туберкулеза. Основное влияние ВИЧ-инфекции выражается в скорости прогрессирования клинически выраженного туберкулеза у лиц, ранее инфицированных МВТ.
Туберкулез и ВИЧ-инфекция могут сочетаться в трех вариантах:
- первичное заражение туберкулезом ВИЧ-инфицированных больных;
- одновременное заражение ВИЧ-инфекцией и туберкулезом;
- развитие туберкулезного процесса на фоне развития иммунодефицита при ВИЧ-инфекции (СПИДе).
В странах с высокой инфицированностью населения ВИЧ более 40% больных туберкулезом оказываются также и ВИЧ-инфицированными. В связи с нарастанием эпидемии СПИДа эпидемиологические прогнозы весьма неблагоприятны.
Эпидемиологический анализ данных показывает, что основным путем передачи ВИЧ-инфекции в России является парентеральный, который реализуется в подавляющем большинстве случаев при введении наркотиков (96,8% случаев от числа установленных путей передачи).
Патогенез и патоморфология. Факторами, объясняющими закономерность преимущественного сочетания туберкулеза и ВИЧ-инфекции, являются особенности механизмов патогенеза обоих заболеваний.
ВИЧ-инфекция существенно влияет на состояние иммунореактивности при туберкулезе, изменяя взаимоотношения в системе клеточного иммунитета, нарушая дифференцировку макрофагов и формирование специфической грануляционной ткани.
Нередки случаи сочетанного развития туберкулеза и других СПИД- индикаторных заболеваний (пневмоцистная пневмония, токсоплазмоз, цитомегаловирусная инфекция, саркома Капоши).
Более выраженная клиническая симптоматика наблюдается у больных, у которых туберкулез возник на фоне ВИЧ-инфекции, чем у больных туберкулезом, которые позднее инфицировались ВИЧ и заболели СПИДом.
Проявления туберкулеза, когда количество лимфоцитов еще остается достаточно высоким, могут быть самыми типичными и ничем не отличаться от клинической и рентгенологической картины у ВИЧ- отрицательных больных.
Клинические проявления туберкулеза часто атипичны. При поражении легких долевые инфильтраты рентгенологически не имеют типичной локализации, часто процесс склонен к диссеминации (милиарный туберкулез).
Диагностика туберкулеза у ВИЧ-инфицированных лиц осуществляется на основании стандартных методов обязательного клинического обследования, состоящего из:
Однако необходимо учитывать, что в этот период течения ВИЧ-инфекции и СПИДа практически у всех больных определяется микобактериемия и обнаружение возбудителя в периферической крови является важнейшим диагностическим тестом.
Частая внелегочная локализация у больных туберкулезом и СПИДом предполагает широкое использование в диагностике неясных случаев компьютерной томографии.
В настоящее время назначение антиретровирусных препаратов становиться необходимым элементом лечения туберкулеза с далеко зашедшими формами инфекции.
При этом ВОЗ рекомендует выделять три варианта клинических ситуаций, где противотуберкулезная химиотерапия должна сочетаться с аниретровирусным лечением:
Химиотерапия туберкулеза у ВИЧ-инфицированных и больных СПИДом в принципе ничем не отличается от режимов лечения ВИЧ-отрицательных больных и проводится по общим правилам.
ВИЧ-инфицированные больные с впервые выявленным туберкулезом легких в интенсивную фазу химиотерапии в течение 2—3 мес получают четыре основных противотуберкулезных препарата: изониазид, рифампицин, пиразинамид и этамбутол.
Ряд антиретровирусных препаратов (зерит, видекс, хивид) в сочетании с изониазидом взаимно усиливают нейротоксичность, поэтому в режимах химиотерапии лучше использовать феназид — препарат из группы гинк, не обладающий нейротоксичностью.