Классификация по локализации
Существует несколько разновидностей пневмонии, особенно выделяют следующие:
 Сонливость
Сонливость
- дыхательная недостаточность;
- сонливость в дневное время;
- диспноэ;
- спутанность сознания;
- необоснованная тревожность;
- общее недомогание;
- изнурительный кашель;
- гипертермия.
В медикаментозную схему включают химиопрепараты. Препараты с антибактериальным эффектом при тотальной пневмонии не оказывают положительного действия.
- озноб;
- резкое повышение температуры тела;
- болезненные ощущения в области грудины;
- заражение крови;
- сильный кашель;
- отделение большого количества мокроты.
Сильный кашель
Температура тела повышается до 40 градусов по Цельсию. Терапия должна проходить только в стационарных условиях. Игнорирование клинических проявлений чревато возникновением спонтанного пневмоторакса, перитонитом гнойного типа, перфорацией язвы.
Характеристика заболевания
Исходя из статистических данных, на 1000 человек болеющих пневмонией приходится 12 случаев. Пожилые люди и дети входят в группу риска.
Если не лечить легкие, заболевание приведет к угрозе жизни и здоровью больного.
Воспаление легких имеет высокую вероятность осложнений. Это может быть:
- дыхательная неполноценность;
- плеврит;
- абсцесс.
Также не исключен смертельный исход.
Пневмонию часто вызывают патогенные микроорганизмы, которые развиваются в тканях легкого. Это бактерии, вирусы, грибы. Хотя иногда ставят диагноз – неинфекционное воспаление легких.
Бывает, что заболевание протекает без проявления каких-либо симптомов, и воспаление удается определить лишь после проведения рентгена легких.
Этот легочный недуг за последние годы часто развивается:
- у лиц из неблагоприятных семей;
- тех людей, кто пребывает в тюрьме;
- у детдомовцев.
Нередкие случаи, когда легкие воспаляются после операционного вмешательства либо если человек длительный период находиться в постели, что приводит к застойной пневмонии.
Признаки болезни
Симптомы воспаления легких бывают разными. Когда пневмония протекает в острой фазе, больной ощущает следующие симптомы:
- лихорадка;
- продуктивный кашель;
- болевые ощущения в грудине;
- озноб;
- одышка;
- общее недомогание;
- хрипы.
Бессимптомная пневмония характеризуется скрытым течением. Больные могут чувствовать слабость, недомогание, беспокоит повышенное выделение пота. Температура тела может быть нормальной.
Скоротечная пневмония сопровождается чаще осложнениями гриппа. Болезнь развивается мгновенно. Если не лечить, не исключена гибель больного.
У инфекционной формы воспаления явно выражен признак интоксикации. Для легионеллезной пневмонии и остальных атипичных форм течение спокойное. Признаки проявляются следующим образом:
- болит голова;
- болевые ощущения в мышцах;
- першит в горле;
- кашель сухой формы.
Очаговая пневмония проявляется так:
- увеличенная температура;
- слабость в теле;
- лихорадка;
- недомогание;
- болит голова;
- повышено выделение пота.
При наличии крупных очагов возможен цианоз, одышка. Во время кашля возникает боль. Длительность недуга составляет 14 дней.
Внезапным является развитие долевой пневмонии. От больных поступают жалобы:
- поднимается температура;
- слабость в теле;
- кашель;
- одышка.
Типичным для долевого воспаления является боль в грудине, которая усиливается, когда человек делает вдох либо наклоняет туловище.
Стафилококковая пневмония проявляется приступами кашля, которые не изнуряют организм. Отхаркивающие средства помогут справиться с недугом.
Характерным симптомом для пневмонии является то, что жаропонижающие препараты не действуют.
Виды и классификация болезни в зависимости от локализации
В зависимости от характера течения данного недуга различают следующие виды пневмонии:
Также воспаление легких у взрослых и детей может разделяться на виды в зависимости от инфекционного агента, вызвавшего заболевание.
 По данному признаку различают:
По данному признаку различают:
К отдельному виду по способу заражения можно также отнести и атипичную пневмонию, возникающую при попадании в легкие хламидий, микоплазмы, клебсиеллы, кишечной палочки и т. д.
Пневмония может поражать как всю поверхность легких, так и отдельные их части. По данному признаку существует определенная классификация пневмоний. Рассмотрим, какой она бывает более подробно:
Причины развития воспаления легких
Также существует классификация пневмоний в зависимости от условий инфицирования. В данном случае воспаление легких разделяют на такие типы:
-
Внебольничное, возникновение и развитие которого происходит в домашних условиях. Чаще всего данное заболевание развивается на фоне ОРВИ. Наиболее частый вид.
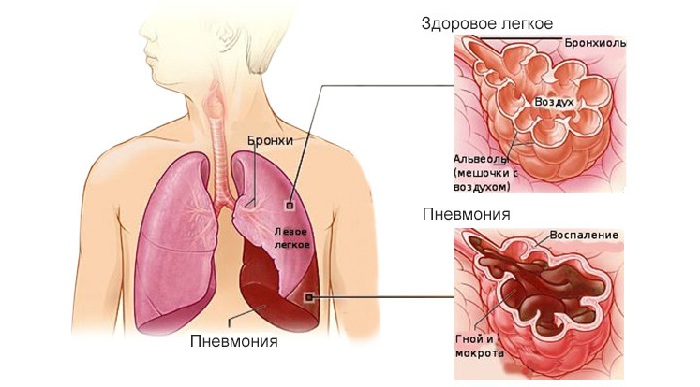
Воспаление легких (пневмония)
Симптоматика пневмонии
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:







Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Дополнительные исследования
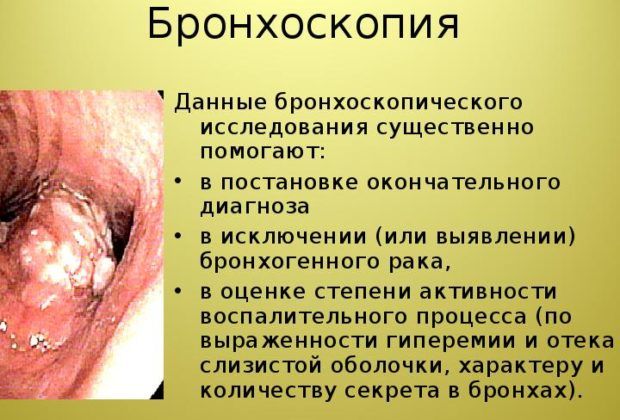
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.
Как передается инфекция
 Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Биохимический анализ крови
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Общий анализ мочи

В каких случаях полагается госпитализация

- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
Причины пневмонии при COVID-19
Непосредственная причина возникновения вирусной пневмонии при COVID-19 – собственно, сам новый коронавирус. Внедряясь в легочную ткань и проявляя бурную жизнедеятельность, он в конечном результате приводит к ее негодности.
Выявлено несколько видов нового коронавируса COVID-19, один вид отличается от другого определенными характеристиками.
Медики предупреждают: как и в случае любого вирусного поражения, из-за ослабления организма может присоединиться бактериальная микрофлора. В этом случае пневмония из вирусной трансформируется в вирусно-бактериальное воспаление легких.
Специалисты указывают на факторы, при которых коронавирусная пневмония возникает чаще, развивается быстрее и быстрее приводит к возникновению тяжелых осложнений. Это такие факторы риска, как:
Симптомы вирусной пневмонии при коронавирусе
Во многих случаях течение вирусной пневмонии, спровоцированной новым коронавирусом COVID-19 – тяжелое. Признаки при этом бывают местные и общие.
Основными местными признаками являются:
- затруднение дыхания – одышка экспираторная (на вдохе) и инспираторная (на выдохе);
- кашель – сухой или влажный;
- при дальнейшем развитии заболевания – чувство нехватки воздуха.
В особо тяжелых случаях пациент самостоятельно не может обеспечивать акт дыхания.
Из признаков нарушения общего состояния наблюдаются:
Крайне тяжелое течение болезни чаще всего наблюдается у пожилых людей – ухудшение их состояния может произойти буквально в течение нескольких часов, при этом пациент не может самостоятельно дышать.
Дифференциальная диагностика пневмонии при COVID-19
 Дифференциальную диагностику вирусной пневмонии при COVID-19 следует проводить в первую очередь с другими видами пневмоний.
Дифференциальную диагностику вирусной пневмонии при COVID-19 следует проводить в первую очередь с другими видами пневмоний.
Лечение пневмонии при коронавирусе
Основные пункты схемы лечения пациентов с вирусной пневмонией, вызванной COVID-19, следующие:
- госпитализация и размещение в боксах (изолированных палатах);
- постельный режим;
- медикаментозная терапия;
- кислородотерапия.
Доступ к таким пациентам разрешен только медицинским работникам, доступ другим людям строго воспрещен.
Этиологического лечения вирусной пневмонии при новом коронавирусе COVID-19 нет – это значит, что медицинских препаратов, способных влиять непосредственно на этот возбудитель, пока что не существует.
На данный момент ведутся исследования действия различных препаратов на коронавирус, которые применялись для терапии других заболеваний – это препараты, используемые в лечении малярии, СПИДа, некоторые противовоспалительные средства и так далее.
Пациентам с вирусной пневмонией проводится лечение по схемам, которые используются при других вирусных пневмониях. Привлекаются:
Упоминается использование антиретровирусных препаратов, иммуностимуляторов, а при выявлении аутоиммунного компонента болезни – иммунодепрессантов и глюкокортикостероидных препаратов.
Кислородотерапию назначают с самого начала лечения пациента. Ее проводят с помощью кислородных зондов, масок или кислородных касок (приспособлений, которые позволяют нагнетать в легкие кислород под давлением).
Больные с выраженными нарушениями дыхания нуждаются в аппаратной вентиляции легких – их подключают к аппарату ИВЛ (искусственной вентиляции легких).
Прогноз. Пневмонию при коронавирусе можно победить?
Прогноз при вирусной пневмонии коронавирусного происхождения сложный. 3% больных требуют неотложных мероприятий, направленных на поддержание функции дыхания.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,650 просмотров всего, 1 просмотров сегодня
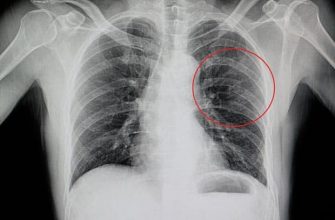
Распознавание пневмонии
Рассмотрим, как развивается пневмония. Часто на одной рентгенограмме можно обнаружить все стадии пневмонии, включая осложнения в виде эмпиемы плевры.
Фридлендеровская
Фридлендеровская пневмония похожа по своим клиническим проявлениям с крупозной и казеозною пневмониями. Для анализа крови характерно несоответствие между выраженным сдвигом лейкоцитарной формулы влево и относительно невысоким лейкоцитозом.
Затемнение в легких на флюорографии отмечаются фокусы в сегментарной и долевой локализации. На первой стадии болезни может наступить расплавление легочной ткани с образованием множественных полостей, а на втором – фокусы меньшего размера.
Диагноз устанавливается по результатам выявления в мокроте микобактерий туберкулеза (МБТ) или палочек Фриндлера.
Эозинофильный инфильтрат (эозинофильная пневмония)
Эозинофильный легочный инфильтрат, который возникает под влиянием разных аллергенов. Патология протекает остро, а иногда распознается случайно. Заболевших беспокоит сухой или слегка влажный кашель с небольшим количеством мокроты (см. Эозинофильная пневмония – причины, симптомы, лечение).
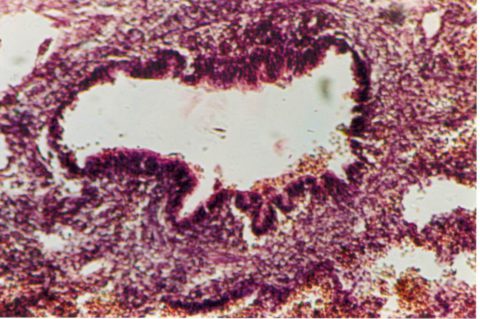
По флюорограмме эозинофильный инфильтрат определяется фокусной тенью с нечеткими контурами различной формы и размеров. Характерна положительная проба с соответствующим антигеном и быстрое исчезновение признаков патология в течение нескольких дней.
Крупозная (плевропневмония)
Характеризуется распространенным поражением легочной паренхимы — несколько сегментов или судьба легкого. В патологический процесс часто вовлекается плевра — «плевропневмония».
Нередко бывает нарушение сознания — бред, галлюцинации. Типичная высокая лихорадка 39-40 С, что появляется в первые часы заболевания и сохраняется в среднем 8-10 суток.
Ржавый характер мокроты сохраняется на протяжении 7-10 дней. Более часто наблюдается выделение слизисто-гнойной мокроты. Нередко развивается синдром дыхательной недостаточности.
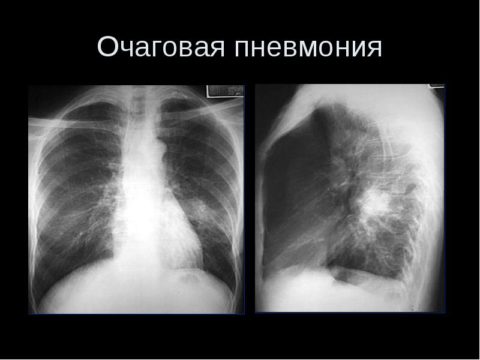
Очаговая
Продолжительность лихорадочного периода 3-10 дней, температура уменьшается литически. Чаще наблюдается стертое начало заболевания (у 75% больных), с постепенным развитием симптомов.
Почти у всех больных (78%) является кашель — сначала сухой, в дальнейшем с выделением жидкой слизистой или гнойной мокроты, реже — кровохарканье. Иногда кашель появляется на 3-4 день заболевания. Одышка в покое наблюдается только у 13-18% больных.
Стафилококковая
Стафилококковые пневмонии быстро трансформируется с локального инфильтрата в очаги деструкции с созданием абсцессов, как правило с вовлечением в процесс плевры. При этих пневмониях рано формируется пневмофиброз.
Стадия деструкции легочной ткани сопровождается септической симптоматикой — потрясающим ознобом, высокой лихорадкой, одышкой, дыхательной недостаточностью. При аускультации определяются участки ослабленного дыхания над инфильтратами.
На рентгене определяются полисегментарные локализации сливные тени, на фоне которых выявляются кольцевидные тонкостенные полости, не содержащие жидкости.
Стрептококковая
Синегнойная
Доминирующим симптомом является кашель с выделением мокроты. Возможна генерализация процесса с развитием менингита, перикардита, плеврита, артрита, сепсиса.
Колибациллярная
Клинические проявления напоминают крупозной пневмонию. Рентгенологически определяются множественные сливные очаги, нередко зоны деструкции. Типичный высокий лейкоцитоз. В мокроте обнаруживаются кишечные палочки.
Легионеллезная
Легионеллезная пневмония возникает при заражении грамотрицательной палочкой легионеллы, которая находится в грунтовых водах, распространяется через систему кондиционеров. Заболевание характеризуется: энтеритом, гепатитом, гломерулонефритом.
Поражение легких может развиваться по типу острой пневмонии или альвеолита. Легионеллезная пневмония имеет долевой характер, зачастую осложняется образованием абсцессов, плевритом, отеком легких.
Кашель сухой или со скудной слизистой мокротой. В мокроте и бронхиальных смывах методом прямой иммунофлюоресценции определяется легионелла.
Первичная гриппозная
Больные жалуются на жестокий болезненный кашель с мокротой, сильную загрудинную боль, одышку, частые носовые кровотечения. Физикальные изменения могут быть слабовыраженными или не проявляться вообще.
Парагриппозная вирусная
Признаки пневмонии появляются на 3-7 день заболевания. Состояние больного ухудшается — температура повышается до 40 С, появляются озноб, слабость, адинамия, головная боль, преходящая спутанность сознания, менингизм.
Симптомы пневмонии неспецифичны — боль в груди, постоянный кашель, иногда кровохарканье, одышка, акроцианоз. На рентгенограммах у 60% больных инфильтративные затемнения в одном или нескольких сегментах.
Аденовирусная
Присоединение пневмонии проявляется появлением кашля с большим количеством мокроты, болью в груди. Аденовирусные пневмонии обычно односторонние, чаще правосторонние, в заднебазальных отделах.
Перкуторно определяется притупление, чаще в подлопатковой области справа. Диагноз аденовирусной инфекции подтверждается иммунологическим исследованиями — реакция связывания комплемента (РСК), реакция иммунофлюоресценции (РИФ).
Респираторно-синцитиальная
Респираторно-синцитиальная пневмония развивается на фоне катарального ринофарингитта, конъюнктивита, характеризуется признаками бронхиолита. Иногда имеются симптомы поражения пищеварительного тракта — боли в животе, жидкий кал.
Лихорадка длится 7-10 дней, достигая 38-39 С. Больные жалуются на боли в груди, кашель, одышку, возможны приступы экспираторного удушья, цианоз. У половины больных заболевание имеет очаговый характер, в 25% — сливные.
У большинства пациентов учащено СОЭ, у половины есть лейкоцитоз. Диагноз подтверждается повышенным титром антител к респираторно-синцитиальному вирусу в ходе РСК или РИФ.
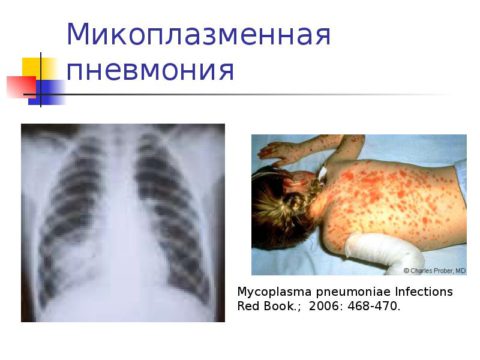
Микоплазменная
Микоплазменная пневмония развивается при заражении микоплазмой. Продромальный период характеризуется недомоганием, умеренной головной болью, сухим кашлем, насморком, першением в горле, длится 3-4 дня.
Изредка при физикальном обследовании над очагом инфильтрации определяется нерезкое укорочение перкуторного звука. Аускультативные изменения также выражены слабо. Возможно ослабление дыхания, через 4-5 дней могут выслушиваться непостоянные хрипы.
Наиболее часто наблюдается усиление и уплотнение легочной картины, преимущественно в нижних отделах. В гемограмме — лимфоцитоз, иногда небольшой лейкоцитоз с палочкоядерным смещением, возможен моноцитоз. СОЭ значительно ускоренное.
Интерстициальная
Интерстициальная пневмония наблюдается в течение 1-2 недель при поражении легких орнитозом, микоплазмами, риккетсиями.
Полосные образования (кистевидные тени) в легких
Выживание паразита в чужеродной среде хозяина способствует формированию мощной фиброзной капсулы. Кроме того, паразит вырабатывает определенные иммуносупрессивные факторы, снижающие иммунную защиту хозяина.
Кисты крупных размеров оказывают механическое и травмирующее действие на ткани легкого. При этом поверхностные кисты вызывают поражение плевры, крупные кисты, сдавливая бронхи, приводят к сегментарных и долевых ателектазов, деформаций бронхов.
При нагноении и перфорации кист возможно развитие абсцесса легкого. Перфорация кисты происходит в бронх, реже в плевральную полость. Таким образом, клинические проявления зависят от размера кисты, локализации, роста и степени повреждения окружающей ткани.
Чаще всего данный контингент больных обнаруживается при рентгенологических профилактических осмотрах, но может наблюдаться слабость, потливость, недомогание, субфебрилитет, эозинофилия крови, рецидивирующая крапивница, зуд кожи.
Таблица. Сравнительные дифференциально-диагностические признаки пневмонии, туберкулеза, рака легкого, летучего (эозинофильного инфильтрата), инфаркт-пневмонии и пневмомикозов:
| Признаки | Пневмония | Инфильтративный туберкулез | Рак легкого | Эозинофильный инфильтрат | Пневмо- микозы | Инфаркт-пневмония |
| Анамнез | Переохлаждение, аспирация | Контакт с бактериовыделителем | Длительное курение, рецидивы пневмонии, бронхита | Сезонность заболевания, контакт с аллергенами | Прием антибиотиков, контакт с зерном, сеном, птицами | Инфаркт миокарда, |
Причины пневмонии при COVID-19
Непосредственная причина возникновения вирусной пневмонии при COVID-19 – собственно, сам новый коронавирус. Внедряясь в легочную ткань и проявляя бурную жизнедеятельность, он в конечном результате приводит к ее негодности.
Выявлено несколько видов нового коронавируса COVID-19, один вид отличается от другого определенными характеристиками.
Медики предупреждают: как и в случае любого вирусного поражения, из-за ослабления организма может присоединиться бактериальная микрофлора. В этом случае пневмония из вирусной трансформируется в вирусно-бактериальное воспаление легких.
Специалисты указывают на факторы, при которых коронавирусная пневмония возникает чаще, развивается быстрее и быстрее приводит к возникновению тяжелых осложнений. Это такие факторы риска, как:
Симптомы вирусной пневмонии при коронавирусе
Во многих случаях течение вирусной пневмонии, спровоцированной новым коронавирусом COVID-19 – тяжелое. Признаки при этом бывают местные и общие.
Основными местными признаками являются:
- затруднение дыхания – одышка экспираторная (на вдохе) и инспираторная (на выдохе);
- кашель – сухой или влажный;
- при дальнейшем развитии заболевания – чувство нехватки воздуха.
В особо тяжелых случаях пациент самостоятельно не может обеспечивать акт дыхания.
Из признаков нарушения общего состояния наблюдаются:
Крайне тяжелое течение болезни чаще всего наблюдается у пожилых людей – ухудшение их состояния может произойти буквально в течение нескольких часов, при этом пациент не может самостоятельно дышать.
Дифференциальная диагностика пневмонии при COVID-19
 Дифференциальную диагностику вирусной пневмонии при COVID-19 следует проводить в первую очередь с другими видами пневмоний.
Дифференциальную диагностику вирусной пневмонии при COVID-19 следует проводить в первую очередь с другими видами пневмоний.
Лечение пневмонии при коронавирусе
Основные пункты схемы лечения пациентов с вирусной пневмонией, вызванной COVID-19, следующие:
- госпитализация и размещение в боксах (изолированных палатах);
- постельный режим;
- медикаментозная терапия;
- кислородотерапия.
Доступ к таким пациентам разрешен только медицинским работникам, доступ другим людям строго воспрещен.
Этиологического лечения вирусной пневмонии при новом коронавирусе COVID-19 нет – это значит, что медицинских препаратов, способных влиять непосредственно на этот возбудитель, пока что не существует.
На данный момент ведутся исследования действия различных препаратов на коронавирус, которые применялись для терапии других заболеваний – это препараты, используемые в лечении малярии, СПИДа, некоторые противовоспалительные средства и так далее.
Пациентам с вирусной пневмонией проводится лечение по схемам, которые используются при других вирусных пневмониях. Привлекаются:
Упоминается использование антиретровирусных препаратов, иммуностимуляторов, а при выявлении аутоиммунного компонента болезни – иммунодепрессантов и глюкокортикостероидных препаратов.
Кислородотерапию назначают с самого начала лечения пациента. Ее проводят с помощью кислородных зондов, масок или кислородных касок (приспособлений, которые позволяют нагнетать в легкие кислород под давлением).
Больные с выраженными нарушениями дыхания нуждаются в аппаратной вентиляции легких – их подключают к аппарату ИВЛ (искусственной вентиляции легких).
Прогноз. Пневмонию при коронавирусе можно победить?
Прогноз при вирусной пневмонии коронавирусного происхождения сложный. 3% больных требуют неотложных мероприятий, направленных на поддержание функции дыхания.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,650 просмотров всего, 1 просмотров сегодня