Прежде всего, что такое бронхолегочная дисплазия, почему возникает данное заболевание? Кто попадает в группу риска?
— Изначально, это младенцы, родившиеся раньше срока, которые в первую неделю жизни получали респираторную поддержку или поддержку с помощью аппарата искусственной вентиляции легких.
К этой же категории относятся малыши старше 28 суток жизни, нуждающиеся в кислородной поддержке, либо с проявлениями в первый месяц жизни бронхообструктивного синдрома (кашель, одышка, учащенное дыхание, свистящие хрипы в легких).
Как правило, нарушается работа легочной ткани, мелких бронхов. Процесс нормализуется за счет подключения пациента к аппарату искусственной вентиляции легких. Он может как «дышать» за малыша, так и поддерживать у него необходимый уровень давления на выдохе.
Формирование БЛД может стать следствием неблагополучного течения беременности и преждевременных родов. Помимо этого, провоцируют возникновение болезни инфекции, генетическая предрасположенность.
Насколько часто такой диагноз ставят малышам? Что должны, в первую очередь, знать родители?
Но риск возникновения проявлений бронхообструкции сохраняется весь первый год жизни недоношенного ребенка и диагноз БЛД может быть выставлен позднее.
Родителям пациентов, страдающих БЛД, рекомендую вести респираторный дневник (записывать данные об изменениях и возможных причинах появления жалоб), ограничить контакты для снижения риска заболеть ОРВИ.
Также имеет смысл регулярно, до полутора лет, посещать кабинет мониторинга состояния недоношенных детей. В Челябинске — в областной детской клинической больнице и ДГКБ № 8 в Металлургическом районе.
Рекомендовано в первые три года жизни и регулярное наблюдение врача-пульмонолога. Доктор сможет верно оценить состояние дыхательной системы, решить вопрос о необходимости назначения медикаментозного лечения для профилактики либо лечения обострений.
 БДЛ диагностируют у недоношенных, получавших респираторную поддержку.
БДЛ диагностируют у недоношенных, получавших респираторную поддержку.
Какое лечение требуется в таких случаях маленьким пациентам?
Продолжительность терапии, учитывая степень тяжести течения заболевания, определяется индивидуально.
Хочу предостеречь родителей: самолечение в любом случае недопустимо. Назначение делает только доктор — педиатр либо пульмонолог.
Бронхолегочная дисплазия — хроническое заболевание. И, все-таки, возможно ли вылечить эту болезнь?
— Согласно формулировкам клинических рекомендаций, БДЛ — заболевание хроническое. Но при этом с потенциалом регресса (т.е. обратного развития) симптомов по мере роста ребенка.
Если к моменту трех лет в течении болезни не возникло осложнений, то диагноз снимается и в наблюдении пульмонолога ребенок не нуждается. Главная задача — избегать контакта с вирусными инфекциями и немедленно приступать к лечению, если ребенок заболел.
Что это такое
Но иногда в результате проведения этих манипуляций, у новорождённого возникает недостаточность дыхания, сужение просвета бронхов и их непроходимость. Такой синдром называется бронхолёгочной дисплазией (БЛД).
Такое название впервые было употреблено в конце шестидесятых прошлого столетия американским педиатром, который описал заболевание и выделил его стадии. Фактически болезнь не врождённая, а приобретённая, но другого названия у неё пока нет.
Болеют 16-40% новорождённых детей с маленькой массой тела, имеющих респираторный синдром РДС. Из них до 25% детей умирают в первый год жизни.
Стадии
 Различают 4 стадии развития заболевания:
Различают 4 стадии развития заболевания:
Летальный исход заболевания достаточно высок и составляет до 25% среди детей до года.
Степени
 Дисплазия лёгких делится на три степени:
Дисплазия лёгких делится на три степени:
Чем выше степень заболевания, тем меньше шансов у ребёнка на выживание.
Диагностика
При клиническом осмотре уделяют внимание симптомам проявления лёгочной дисплазии. Они выражаются в дыхательной недостаточности, внешнем виде малыша, изменении формы грудной клетки и других признаках.
Но КТ и МТР делается редко в связи с тем, что такое обследование намного дороже обычного рентгена, а преимуществ у них почти нет.
Последствия и профилактика
У бронхолёгочной дисплазии могут быть такие последствия:
- задержка психического и физического развития;
- хроническая недостаточность дыхательной системы;
- лёгочное сердце;
- эмфизема лёгких.
Клинические проявления
Симптомы заболевания определяются степенью повреждения легочной ткани. При бронхолегочной дисплазии могут наблюдаться следующие симптомы:
- затрудненное дыхание;
- изменение цвета кожных покровов (цианоз);
- периодическая остановка дыхания (апноэ);
- тахипноэ;
- увеличение объема грудной клетки ребенка.
 В некоторых случаях развивается сердечная недостаточность.
В некоторых случаях развивается сердечная недостаточность.
Лечебная тактика
Как лечится бронхолегочная дисплазия? Лечение данной патологии симптоматическое. Основная задача терапии – устранение симптомов заболевания и нормализация дыхательной функции.
Лечение включает обеспечение организма ребенка кислородом, применение лекарственных препаратов (диуретиков, глюкокортикоидов, бронхорасширяющих средств), соблюдение диеты.
Патогенез
Морфологически ДСТ характеризуется выраженными изменениями гликопротеидов, коллагеновых/эластических фибрилл, фибробластов и протеогликанов.
Симптомы дисплазии соединительной ткани
Дифференцированная дисплазия соединительной ткани
Ангидротическая эктодермальная дисплазия (синоним — синдром Криста-Сименса-Турена)
Кожа вокруг рта за счет деформации зубов может иметь складки. Старческий вид обусловлен снижением нижней трети лица при полном отсутствии зубов и резкой выраженностью супраментальной складки.
У женщин эктодермальная дисплазия протекает в смягченной форме, преимущественно в виде очаговых расстройств потоотделения, не резко выраженных зубных аномалий, слабого развития молочных желез. Умственное развитие, как правило, не страдает.
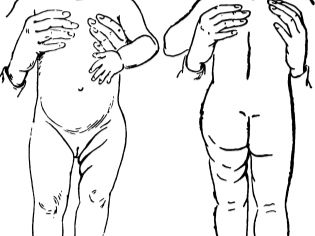
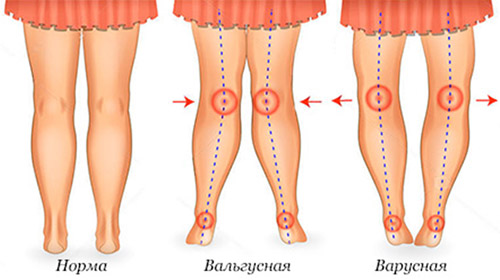
Спондилоэпифизарная дисплазия верхних и нижних конечностей
Нарушение осанки и деформация голеней, спондилоэпифизарная дисплазия
Для этой формы характерны нарушения зрения (астигматизм, миопия, помутнение хрусталика, отслойка сетчатки) увеличение печени и селезенки, кардиомиопатия, интеллектуальное развитие не страдает.
Фиброзная дисплазия
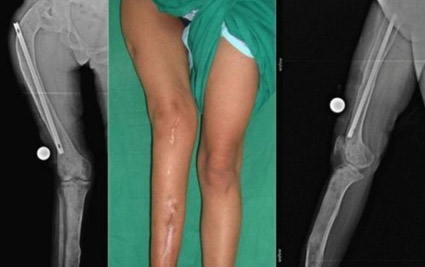
Зачастую заболевание выявляется лишь после патологического перелома.
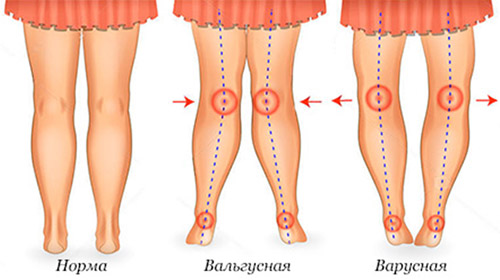
Врожденная дисплазия коленных суставов
Синдром гипермобильности суставов
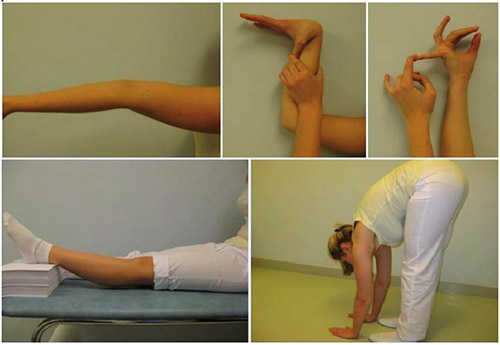
Гипермобильность суставов клинически проявляется различной симптоматикой, которая включает суставные и внесуставные симптомы. Суставные проявления манифестируют в виде:
Внесуставные проявления проявляются:
Недифференцированная дисплазия соединительной ткани
Бронхолегочная дисплазия: что это такое?
Патогенез
Дополнительным фактором риска служит отек легких в первые дни жизни.
Формы БЛД
В зависимости от тяжести и потребности малыша в кислороде выделяют:
В течение заболевания присутствуют периоды обострения, которые сменяются периодами ремиссии.
Возможные последствия и осложнения
У части детей, рожденных раньше срока, диагноз остается на всю жизнь и становится причиной инвалидности.
Частыми осложнениями БЛД являются:
Лечение
У детей лечение бронхолегочной дисплазии включает:
- оксигенотерапию;
- диетотерапию;
- витаминотерапию;
- фармакотерапию.
Профилактическая терапия бронхолегочной дисплазии
- Следует избегать высокой концентрации кислорода во вдыхаемом воздухе и гипервентиляции (необходимо поддерживать следующие параметры артериальной крови: рН > 7,25; PaO2 55—70 мм рт. ст.; PaCO2 45—60 мм рт. ст.; SatO2 90—95%).
- Если после прекращения ИВЛ РаО2 составляет 50 мм рт. ст. и выше, то концентрация кислорода во вдыхаемом воздухе не увеличивается.
- При развитии не поддающейся лечению с помощью традиционной ИВЛ гипоксемии показано проведение высокочастотной осциляторной вентиляции (ВЧОВ).
- Показано соблюдение оптимального температурного режима.
- Энергетическая ценность питания должна поддерживаться на уровне 120— 140 ккал/кг/сут.
- Улучшения дренажной функции легких можно добиться с помощью вибромассажа или перкуссионного массажа грудной клетки.
- Необходима своевременная заместительная терапия экзогенными сурфактантами.
Показано применение муколитических средств:
- Амброксол в/в 10—30 мг/кг/сут в 3—4 введения, длительность лечения определяется индивидуально или
- Ацетилцистеин, 20% р-р, ингаляционно 0,5 мл 4—6 р/сут, длительность лечения определяется индивидуально.
Кроме того, проводят бронхо-альвеолярный лаваж с ацетилцистеином в сочетании с антибиотиком или без него.
Этиологические факторы
Причины развития бронхолегочной дисплазии немногочисленны. Они включают в себя:
Диагностические мероприятия
Диагностика бронхолегочной дисплазии включает в себя:
Что это такое?

Бронхолегочной дисплазией называют хроническое заболевание, которое характеризуется повреждением легких.
Бывает у недоношенных детей. Вызывается кислородом и долгой искусственной вентиляцией легких.
Детям с такой болезнью необходимо повышенное внимание со стороны врачей и родителей. Проявляется недуг увеличением объема грудной клетки и затрудненным дыханием.
Формы заболевания
Специалисты различают несколько форм болезни.
По клинической картине выделяют две формы недуга:
-
- с катаральными явлениями. Характерны влажные легкие, мокрота и хрипы;
- обструктивная. Проявляется удлиненным и затрудненным выдохом. Есть признаки астматического заболевания.
По периоду болезни различают следующие формы:
-
- период ремиссии;
- период обострения.
Что включает диагностика?
Осуществляется в больнице. Сначала ребенка осматривают врачи, затем применяются:
-
- Рентгенограмма.
- КТ грудной клетки.
- Импульсная оксиметрия.
- Анализ газов в артериальной крови.
Клинические рекомендации

Специалисты приводят несколько важных рекомендаций:
Клинические рекомендации по лечению бронхолегочной дисплазии у недоношенных детей.
Профилактика
Профилактические меры немного отличаются в зависимости от возраста ребенка.
До рождения ребенка

Чтобы не допустить возникновения болезни у ребенка, необходимо следовать некоторым рекомендациям:
После рождения
Необходимо помнить о следующих правилах:
Таким образом, данное заболевание представляет огромную опасность для организма ребенка.

Лечение должно проводиться незамедлительно, для этого применяются лекарственные средства, правильное питание, родители должны помнить о рекомендациях лечащего врача.
Тогда ребенка получится вылечить, дыхательная система будет работать правильно, а осложнений получится избежать.
Об уходе за новорожденным ребенком с бронхолегочной дисплазией вы можете узнать из видео:
Формы заболевания
В зависимости от гестационного возраста новорожденного бронхолегочная дисплазия бывает двух форм:
-
- Классическая – у недоношенных детей.
- Новая – поражает детей, родившихся после 38-й недели беременности, то есть доношенных новорожденных.
По тяжести течения бронхолегочная дисплазия делится на легкую, среднюю и тяжелую.
Диагностика
Диагностика бронхолегочной дисплазии основана на характерной клинической картине заболевания с обязательным учетом анамнеза (проведение ИВЛ в период новорожденности, рождение ранее 32-й недели гестации).
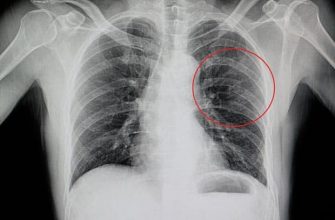
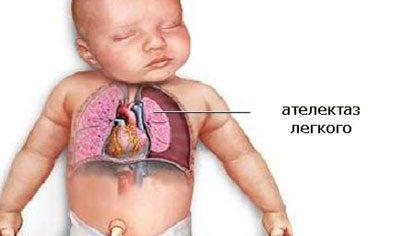
Для подтверждения диагноза выполняют рентгенографию легких. На рентгенограмме могут выявляться:
-
- кисты;
- ателектазы;
- «пчелиные соты» (зоны повышенной прозрачности легочной ткани, чередующиеся с очагами склероза – очагами повышенной плотности);
- тяжистый интерстициальный рисунок.
Обязательна консультация пульмонолога.
Возможные осложнения и последствия
При тяжелом течении заболевания у больных детей развиваются осложнения:
-
- массивный интерстициальный фиброз;
- кистозная эмфизема;
- ателектазы.
Бронхолегочная дисплазия – хроническое заболевание, протекающее с периодами обострения и ремиссии.
Перечисленные изменения приводят к формированию хронической недостаточности органов дыхания, а также правожелудочковой сердечной недостаточности.
Что это такое?

Бронхолегочной дисплазией называют хроническое заболевание, которое характеризуется повреждением легких.
Бывает у недоношенных детей. Вызывается кислородом и долгой искусственной вентиляцией легких.
Детям с такой болезнью необходимо повышенное внимание со стороны врачей и родителей. Проявляется недуг увеличением объема грудной клетки и затрудненным дыханием.
О том, как проявляется аллергия на антибиотики у ребенка, читайте здесь.
Формы заболевания
Специалисты различают несколько форм болезни.
По клинической картине выделяют две формы недуга:
- с катаральными явлениями. Характерны влажные легкие, мокрота и хрипы;
- обструктивная. Проявляется удлиненным и затрудненным выдохом. Есть признаки астматического заболевания.
По периоду болезни различают следующие формы:
- период ремиссии;
- период обострения.
Как исправить асимметрию лица у новорожденного? Узнайте об этом из нашей статьи.
Что включает диагностика?
Осуществляется в больнице. Сначала ребенка осматривают врачи, затем применяются:
- Рентгенограмма.
- КТ грудной клетки.
- Импульсная оксиметрия.
- Анализ газов в артериальной крови.
Клинические рекомендации

Специалисты приводят несколько важных рекомендаций:
Клинические рекомендации по лечению бронхолегочной дисплазии у недоношенных детей.
Профилактика
Профилактические меры немного отличаются в зависимости от возраста ребенка.
До рождения ребенка

Чтобы не допустить возникновения болезни у ребенка, необходимо следовать некоторым рекомендациям:
Рекомендации по лечению болезни Крона у грудных детей есть на нашем сайте.
После рождения
Необходимо помнить о следующих правилах:
Таким образом, данное заболевание представляет огромную опасность для организма ребенка.

Лечение должно проводиться незамедлительно, для этого применяются лекарственные средства, правильное питание, родители должны помнить о рекомендациях лечащего врача.
Тогда ребенка получится вылечить, дыхательная система будет работать правильно, а осложнений получится избежать.
Об уходе за новорожденным ребенком с бронхолегочной дисплазией вы можете узнать из видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Причины

К наиболее частым причинам, приводящим к дисплазии, относятся:
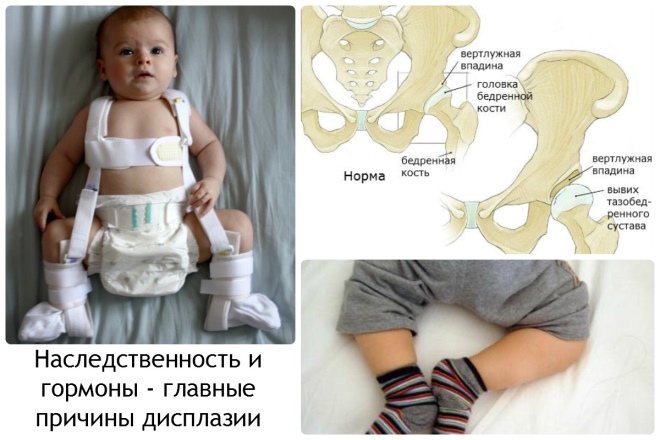
- Генетическая предрасположенность. В семьях, в которых у близких родственников есть проявления болезни, наблюдается более высокая вероятность рождения ребенка с данной болезнью. Она составляет более 30%.

Симптомы

К самым основным проявлениям болезни относят:


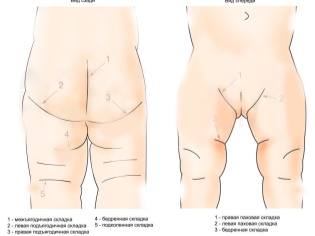
- Асимметричное положение кожных складочек. По этому признаку часто даже у новорожденных можно заподозрить наличие заболевания. При рассматривании кожных складок также следует обратить внимание на их глубину и уровень, где и как они располагаются.
- Укорочение нижних конечностей с одной или двух сторон.
- Излишний разворот стопы на поврежденной стороне снаружи. Так, при повреждении левого тазобедренного сустава стопа с левой стороны сильно разворачивается.
- Нарушение походки. Ребенок, щадя поврежденную ножку, начинает ступать на цыпочках или прихрамывать. Наиболее часто этот признак регистрируется у малышей в 2 года. Если у ребенка полный вывих, то его движения становятся более вычурными.
- Болевой синдром. Обычно развивается у малышей с достаточно тяжелым течением заболевания. Длительное течение болезни приводит к прогрессированию болевого синдрома. Для устранения боли обычно требуется применение лекарств.

- Атрофия мышц на пораженной ножке. Этот симптом может встречаться при тяжелом течении болезни, а также при длительном развитии заболевания. Обычно мышцы на другой ножке более сильно развиты. Это встречается в связи с компенсаторной реакцией. Обычно на здоровую ножку оказывается повышенное давление.

Последствия
Довольно частым неприятным итогом длительного развития болезни и некачественно проведенного лечения является нарушение походки. Обычно малыши начинают хромать. Степень хромоты зависит от исходного уровня повреждения тазобедренных суставов.
При полном вывихе и несвоевременном оказании медицинской помощи ребенок в последующем сильно хромает и практически не наступает на поврежденную ножку. Ходьба вызывает у малыша усиление боли.
У детей в возрасте 3-4 года могут наблюдаться выраженные укорочения нижних конечностей. При двухстороннем процессе этот симптом может проявиться лишь в небольшом отставании в росте.
Если же поражен только один сустав, то укорочение может привести также к нарушению походки и хромоте. Малыши начинают не только прихрамывать, но и несколько подпрыгивать. Этим они стараются компенсировать невозможность правильной ходьбы.

Профилактика
Для того, чтобы уменьшить вероятность развития дисплазии у малышей, родителям следует обратить внимание на следующие советы:
- Не старайтесь туго и плотно пеленать ребенка.

Выбирайте широкое пеленание. Такой способ является обязательным, если у малыша есть первые признаки дисплазии.
- Держите малыша правильно. Во время неправильного расположения ребенка на руках взрослых часто ножки малыша оказываются сильно прижатыми к туловищу. Такое положение может вызвать дисплазию или другие патологии тазобедренных и коленных суставов. Обращайте внимание на комфортное расположение ребенка во время проведения грудных кормлений.
- Выбирайте специальные детские кресла для провозки малыша в автомобиле. Современные устройства позволяют сохранять функциональное и правильное положение ножек детей во время нахождения в машине во время всего путешествия.

- Не забывайте посещать врача-ортопеда. Проведение ортопедической консультации входит в обязательный перечень необходимых исследований у малышей первого года жизни.
- Встретиться с дисплазией тазобедренных суставов может каждая мамочка. Лечение этого заболевания достаточно трудоемкое и потребует огромной концентрации сил и внимания родителей. Не допустить развития серьезных осложнений можно только при ежедневном выполнении всех рекомендаций.
- При своевременной диагностике и назначении лечения у малышей практически не возникает негативных последствий, и они ведут достаточно активный образ жизни.
Более подробно о дисплазии у детей вы можете узнать в следующем видео:
Патогенез
Морфологически ДСТ характеризуется выраженными изменениями гликопротеидов, коллагеновых/эластических фибрилл, фибробластов и протеогликанов.
Симптомы дисплазии соединительной ткани
Дифференцированная дисплазия соединительной ткани
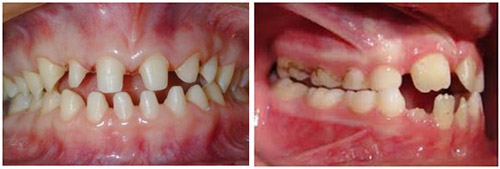
Ангидротическая эктодермальная дисплазия (синоним — синдром Криста-Сименса-Турена)

Кожа вокруг рта за счет деформации зубов может иметь складки. Старческий вид обусловлен снижением нижней трети лица при полном отсутствии зубов и резкой выраженностью супраментальной складки.
У женщин эктодермальная дисплазия протекает в смягченной форме, преимущественно в виде очаговых расстройств потоотделения, не резко выраженных зубных аномалий, слабого развития молочных желез. Умственное развитие, как правило, не страдает.
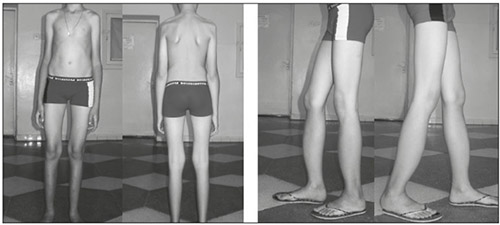
Спондилоэпифизарная дисплазия верхних и нижних конечностей

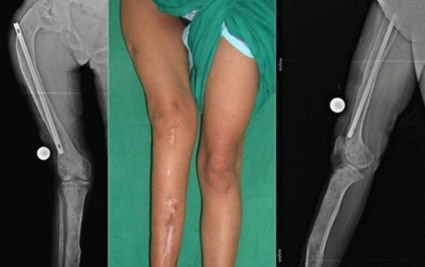
Нарушение осанки и деформация голеней, спондилоэпифизарная дисплазия
Для этой формы характерны нарушения зрения (астигматизм, миопия, помутнение хрусталика, отслойка сетчатки) увеличение печени и селезенки, кардиомиопатия, интеллектуальное развитие не страдает.
Фиброзная дисплазия

Зачастую заболевание выявляется лишь после патологического перелома.
Врожденная дисплазия коленных суставов

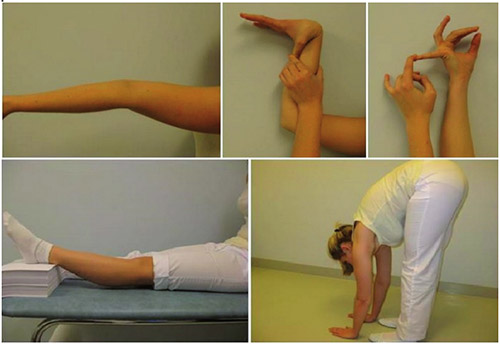
Синдром гипермобильности суставов

Гипермобильность суставов клинически проявляется различной симптоматикой, которая включает суставные и внесуставные симптомы. Суставные проявления манифестируют в виде:
Внесуставные проявления проявляются:
Недифференцированная дисплазия соединительной ткани