Причины аденоидита
Для развития аденоидита достаточным является воздействие такого ряда факторов как:
Подострый аденоидит: симптомы
Данная форма заболевания характеризуется большей длительностью собственного течения. Встречается она, как правило, у детей с диагнозом выраженной гипертрофии, возникающей в области глоточного лимфаденоидного кольца.
Степени развития аденоидов
Аденоиды развиваются в соответствии с четырьмя определенными для них степенями. Соответствие конкретной степени впоследствии, помимо общей картины заболевания, определяет адекватные способы лечения, для каждой из них предусмотренные.
Классификация аденоидита
По протяженности заболевания:
Клинико-морфологическими разновидностями хронического воспаления носоглоточной миндалины являются следующие формы:
- Катаральный аденоидит;
- Эксудативно-серозный аденоидит;
- Гнойный аденоидит.
По тяжести клинических проявлений, распространенности на соседние анатомические структуры и состояния самого больного разделяют следующие разновидности аденоидита:
- Поверхностный;
- Субкомпенсированный;
- Компенсированный;
- Декомпенсированный.
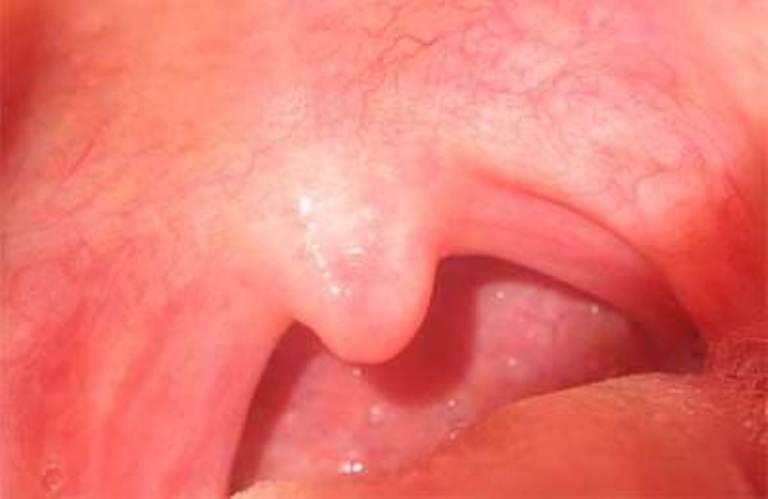
При осмотре, в зависимости от размеров носоглоточной миндалины и выраженности нарушения носового дыхания, отоларингологи выделяют четыре степени аденоидита.
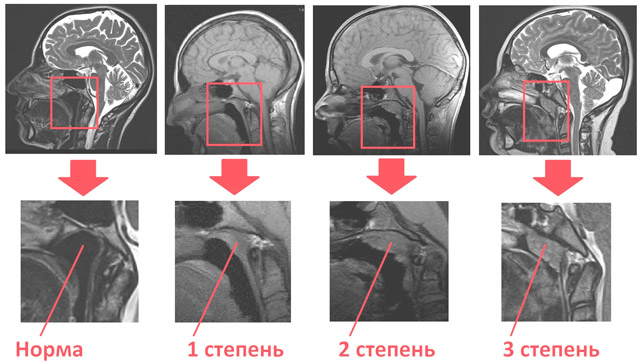
1 степень – гипертрофированная миндалина прикрывает 1/3 костной части носовой перегородки (сошник) или общей высоты носовых ходов.
2 степень – миндалина закрывает собой до 1/2 костной части носовой перегородки.
3 степень – миндалина закрывает сошник на 2/3 по всей его длине.
4 степень – носовые ходы (хоаны) прикрыты разрастаниями миндалины практически полностью, делая невозможным носовое дыхание.
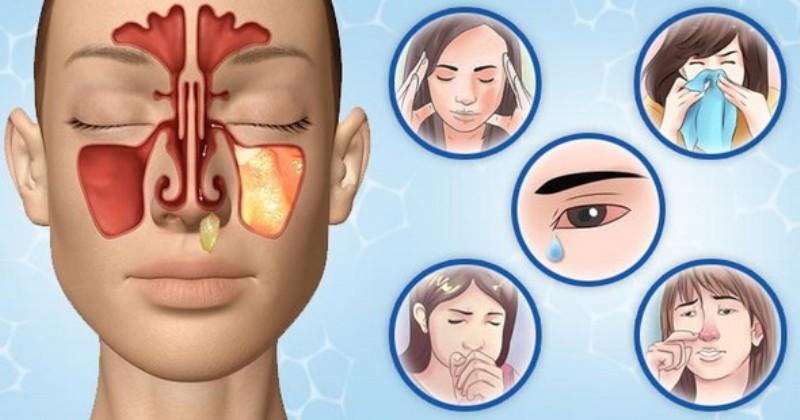
Симптомы аденоидита
- Насморк. Проявляется жидкими выделениями из носа слизистого и гнойного характера.
- Затруднение носового дыхания. Оно может связываться больным с появившимся насморком, однако может проявляться и без патологического отделяемого из носа. У детей грудного возраста этот симптом проявляется вялым сосанием груди, а то и полным отказом от питания. У старших детей при затруднении носового дыхания изменяется голос. Он становится гнусавым, когда большая часть согласных в речи ребенка слышится как буквы «л», «д», «б». Рот у детей при этом остается постоянно открытым. По этой причине носогубные складки сглаживаются и лицо принимает апатичный вид. При хроническом течении аденоидита в таких случаях нарушается формирование лицевого скелета:
- твердое небо закладывается узким, с высоким расположением;
- верхняя челюсть изменяет свою форму и нарушается прикус за счет выпячивания резцов вперёд, как у кролика.
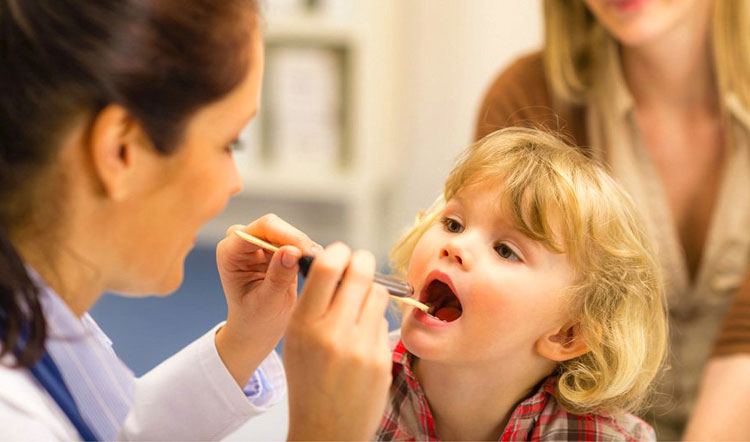
Диагноз, кроме перечисленных жалоб, подтверждается осмотром горла с помощью специальных зеркал. Кроме того, врач может воспользоваться пальцевым исследованием носоглотки для определения степени выраженности аденоидита.
В более старшем возрасте аденоидит приходится дифференцировать с такими заболеваниями как:
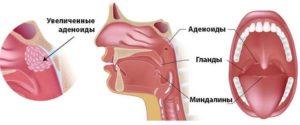
Что такое аденоидит?

Ухудшается слух, дышать носом становится очень трудно
В результате ребенок большую часть времени дышит ртом, что увеличивает риск развития инфекционных заболеваний.
Причины развития болезни
Другие причины воспаления аденоидов у детей:
- наличие хронического очага инфекции в организме и распространение бактерий на аденоиды;
- искривление носовой перегородки;
- узкое устье евстахиевой трубы;
- эндокринные нарушения;
- аллергические реакции.
Чем опасен аденоидит?

При дыхании ртом, а не носом, организм хуже обеспечивается кислородом
Кроме того, аденоидит чаще всего вызван бактериальными причинами. Таким образом в организме образуется еще один источник инфекции, поэтому иммунитет сильно ослабевает.
При гнойном аденоидите существует риск развития заглоточного абсцесса. Это очень опасное состояние, требующее немедленной медицинской помощи.
Диагностика
При подозрении на воспаление аденоидов у ребенка следует как можно скорее пройти обследование в детской поликлинике. Первичный осмотр проведет педиатр, а затем направит к детскому отоларингологу. Для диагностики заболевания применяют:
- общий осмотр;
- эндоскопическую риноскопию;
- рентгенографию;
- компьютерную томографию.
Основным методом диагностики является эндоскопическая риноскопия. Процедура не из приятных – врач вводит в носоглотку через нос специальное устройство, позволяющее визуализировать носоглоточную миндалину. Дискомфорт продлится недолго, вся процедура занимает не больше 2-3 минут.
Также необходимо сдать анализ крови и мочи, возможно потребуется мазок из зева или носоглотки для уточнения природы воспалительного процесса.
Профилактика
Чтобы не допустить развитие воспаления аденоидов у ребенка необходимо:
- своевременно лечить носовые инфекционные заболевания;
- укреплять иммунитет;
- не допускать появления хронического очага инфекции;
- обращаться к врачу при появлении первых симптомов.
Так как аденоидит обусловлен гипертрофией носоглоточной миндалины, эффективным методом профилактики является своевременное лечение аденоидов и меры, препятствующие прогрессированию болезни.
Причины и предрасполагающие факторы острого аденоидита
В мкб 10 острый аденоидит не упоминается. Он шифруется как острый назофарингит, с которым имеет общую этиологию, патогенез, клинику, лечение и прогноз. Код по мкб 10 – j 00.
Аденоидит развивается под действием многих болезнетворных микроорганизмов. К ним относятся:
- вирусы (аденовирусы, герпес, в том числе и вирус Эпштейна-Барра);
- бактерии (стрептококки, стафилококки, энтерококки);
- грибы.
Основными факторами, предрасполагающими к развитию острого эпифарингита относят:

Принципы лечения острого аденоидита
Терапию острого аденоидита, следует начинать при первых симптомах заболевания, чтобы предотвратить хронизацию процесса.
Лечение направлено на борьбу с инфекцией, повышение общей иммунной устойчивости организма ребенка, снятие отечности носоглоточной миндалины:
Антибиотики педиатры назначают при остром аденоидите неохотно и только в случаях острой необходимости. Предпочтение отдают пенициллинам (ампициллин, аугментин, амоксиклав), макролидам (сумамед, клацид), цефалоспоринам (цефуроксим, супракс).

Физиотерапевтическое лечение
В зависимости от воздействующего фактора все физиопроцедуры делят на следующие группы.
Оперативное лечение
При остром аденоидите хирургическое лечение не показано. Исключением выступает острый аденоидит Капюи-Мура.
В настоящее время используют несколько методик аденотомии:
Что такое Острый гайморит —
Острый гайморит — острое воспаление верхнечелюстной пазухи.
Распространенность. Развивается преимущественно у детей с 4-6-летнего возраста, но может быть и в более раннем возрасте.
Симптомы Острого гайморита:
Нарушается общее состояние ребенка, появляются слабость, вялость, недомогание, потеря аппетита, приступообразная головная боль, повышается температура.
При остром гнойном гайморите отек и утолщение слизистой оболочки меньше, чем при катаральной форме, слизистая оболочка равномерно гиперемирована, с гнойными наложениями, возможны очаговые кровоизлияния.
К каким докторам следует обращаться если у Вас Острый гайморит:
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Формы заболевания
В зависимости от состояния иммунитета, наличия хронических заболеваний и аллергических реакций, различаются разные виды заболевания. Болезнь классифицируют по следующим типам:
Хроническую форму разделяют на:
- катаральный аденоидит;
- серозный аденоидит;
- гнойный аденоидит.
Диагностика
Диагностировать острый или гнойный аденоидит достаточно сложно. Это обусловлено сходством симптомов с другими инфекционными заболеваниями. Что использует врач для диагностики:
- определение симптомов со слов больного и время их продолжительности;
- общий осмотр пациента;
- обзор горла с помощью фарингоскопа, риноскопа и специальных зеркал;
- пальпация носоглотки.
Врач должен обратить внимание на:
- степень отека миндалин;
- наличие и структуру налета;
- выявление гнойников и слизи на гортани;
- отек и покраснение язычка.
Дополнительные методы исследований:
- рентгенография;
- компьютерная томография;
- анализ крови;
- мазок на бакпосев.
Рекомендуется также посетить аллерголога и иммунолога для дополнения полной картины клинических исследований. Аденоидит нужно дифференцировать с болезнями, которые имеют схожие симптомы:
- ринофарингит;
- ОРВИ;
- воспаление легких;
- синусит;
- хоанальный полип;
- лимфолейкоз;
- искажена носовая перегородка и другие дефекты развития.
Также следует отделить аденоидит от скарлатины, коклюша, кори.

Лечение аденоидита
С помощью каких препаратов проводят курс терапии? Во-первых, это антибиотики (в случае выявления бактерии — возбудителя болезни):
- Группа пенициллинов: Амокссициллин, Ампиокс, Аугментин.
- Макролиды (при алергии на пенициллины): Сумамед, Азитромицин, Эритромицин.
Если заболевание вызвано вирусом, назначают противовирусные препараты. Снять отеки помогут антигистаминные:
- Супрастин;
- Зиртек;
- Диазолин;
- Калиритин.
- Аспирин;
- Ибуклин;
- Парацетамол.
Чтобы привести в норму дыхание:
- Назол;
- Галазолин;
- Оксиметазолин;
- Риностоп.
Для промывания носа используют:
- Маример;
- Аквалор;
- Протаргол;
- Йодинол.
В лечении маленьких детей запрещено использовать спреи. Они могут вызвать ларингоспазм.
Для укрепления иммунитета и усиления действия лекарств применяют народные рецепты. Широкой популярностью пользуются отвары из трав для полоскания. Как приготовить настой:
Какие травы эффективны в лечении аденоидита:
- зверобой;
- ромашка;
- календула;
- мать-и-мачеха;
- шалфей;
- хвощ полевой;
- череда;
- полынь;
- подорожник;
- тысячелистник.
Растения можно использовать в качестве основного ингредиента или в составе травяного сбора. Чтобы облегчить дыхание и снять воспаление, народные целители рекомендуют пить «гоголь-моголь». Ингредиенты:
- молоко (0,5 литра);
- мед (чайная ложка);
- сырое яйцо;
- сливочное масло.
Все составляющие тщательно перемешиваются. Принимать в течение дня (предварительно разогреть) маленькими порциями.

Прогноз
- носовое дыхание восстанавливается;
- происходит уничтожение инфекций;
- повышается физическая и умственная активность;
- нормализуется общее развитие ребенка.
В процессе реабилитации иногда требуется помощь логопеда и ортодонта. Родителям необходимо поддерживать иммунитет ребенка в хорошем состоянии, приучать малыша к процедурам закаливания, физкультуре, здоровому питанию.
Список болезней горла
Причиной появления боли в горле могут быть различные патогенные микроорганизмы, новообразования, механические повреждения. Часто неприятные ощущения возникают при простуде, гриппе, ОРВИ.
Основные причины заболеваний горла:
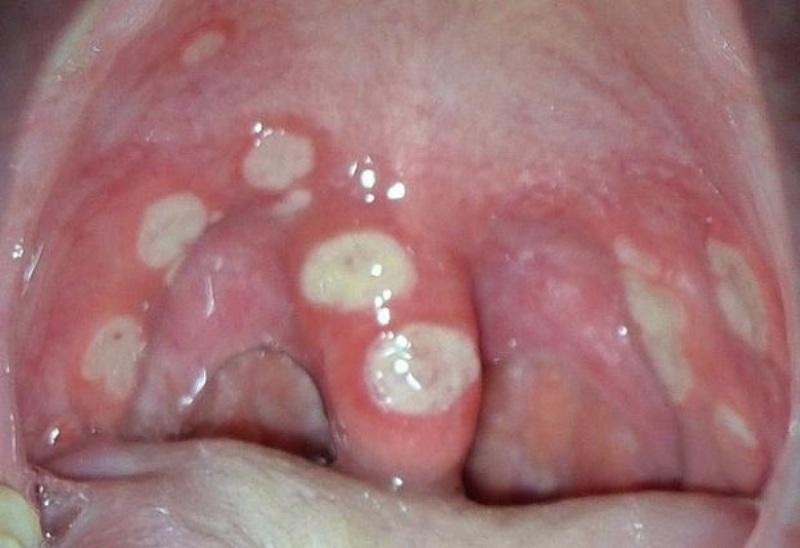
Ангина
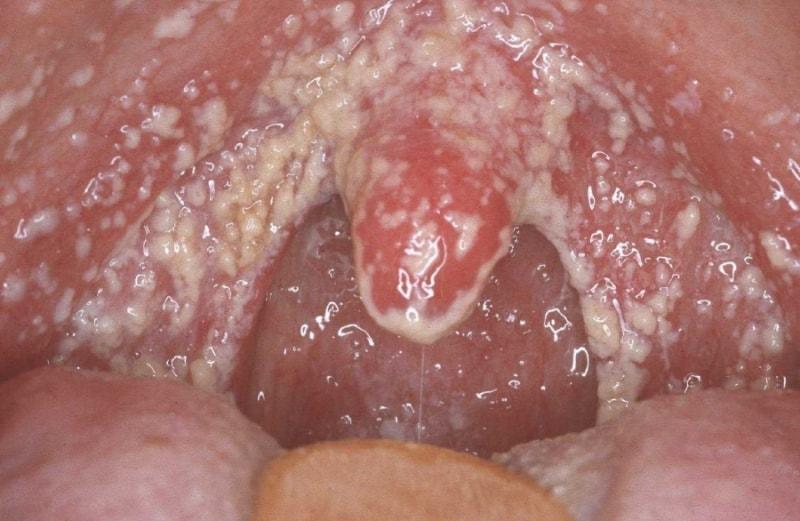
Ангина часто развивается у ребёнка как осложнение простуды и гриппа, как выглядит здоровое горло и слизистая при различных формах патологии, можно рассмотреть на фото. Код по МКБ-10 – J03, для хронической формы – J35.

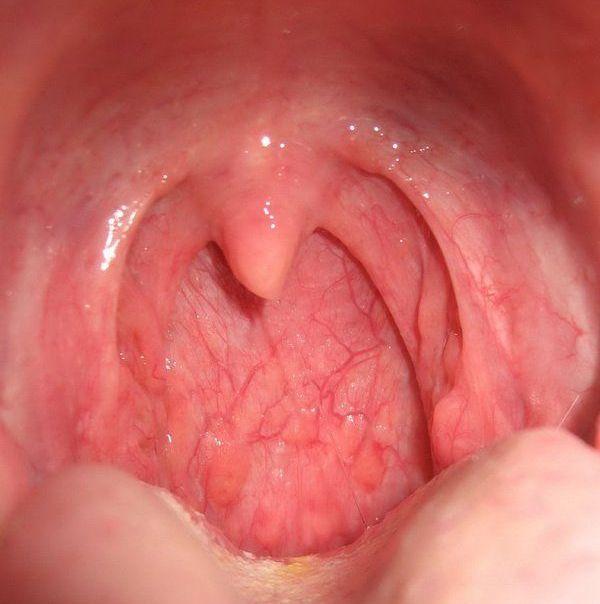
Здоровое горло человека
Виды ангины:

Катаральная ангина — самая легкая разновидность заболевания

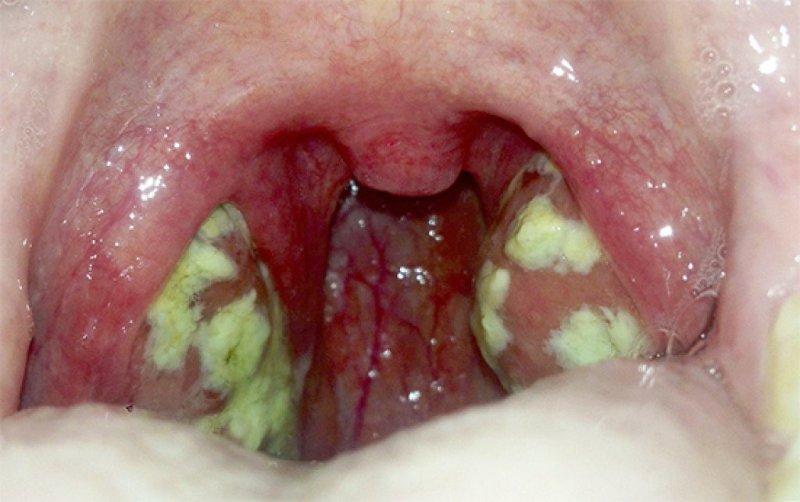
При лакунарной ангине резко повышается температура

При фолликулярной ангине краснеют миндалины
Снижение тембра голоса или внезапная его потеря, кашель без других признаков инфекционного заболевания могут иметь психосоматический характер, свидетельствовать о стрессе, неврологическом расстройстве.

При флегмонозной ангине появляются скопления гноя
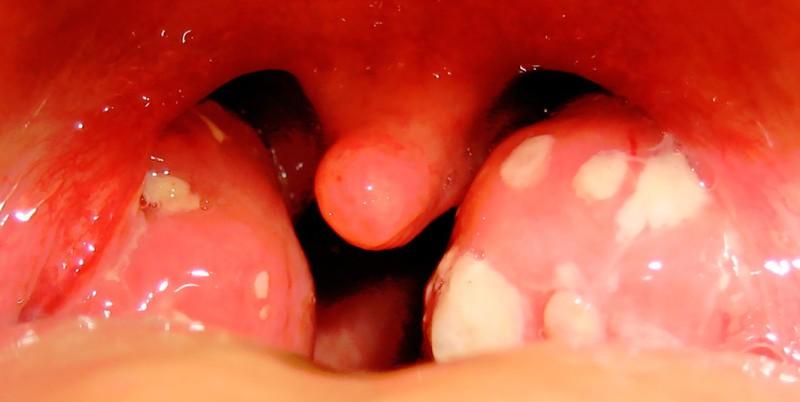
Тонзиллит
Воспаление нёбных миндалин – следствие частых ангин, может протекать в острой и хронической форме. Спровоцировать развитие болезни может корь, скарлатина, дифтерия. Код по МКБ-10 – J03.

При тонзиллите воспаляются небные миндалины
Тонзиллит чаще всего протекает без повышения температуры, сопровождается атрофией лимфоидной ткани миндалин, на фоне гипертрофии возникают проблемы с дыханием.
Внезапная охриплость голоса, хрипота часто возникают при гормональных нарушениях – патологии щитовидной железы, дефицит эстрогена у женщин во время климакса.
Ларингит
Воспалительный процесс локализуется в слизистой оболочке гортани, протекает в острой и хронической форме. Болезнь развивается при переохлаждении, вдыхании холодного или загрязнённого воздуха, табачного дыма. Код по МКБ-10 – J04.
Формы и симптомы хронического ларингита:
При гипертрофическом ларингите иногда приходится удалять участки с гиперплазией хирургическим способом.
Фарингит
Острый или хронический воспалительный процесс в слизистой оболочке глотки. Код по МКБ-10 – J02.

Горло при фарингите
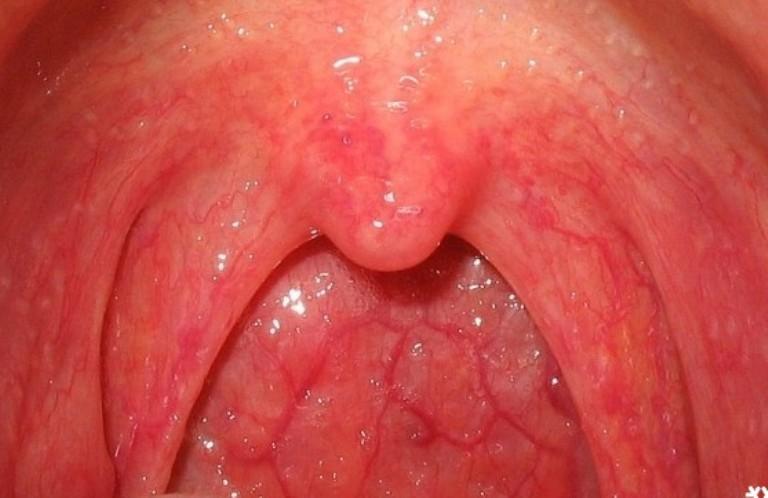
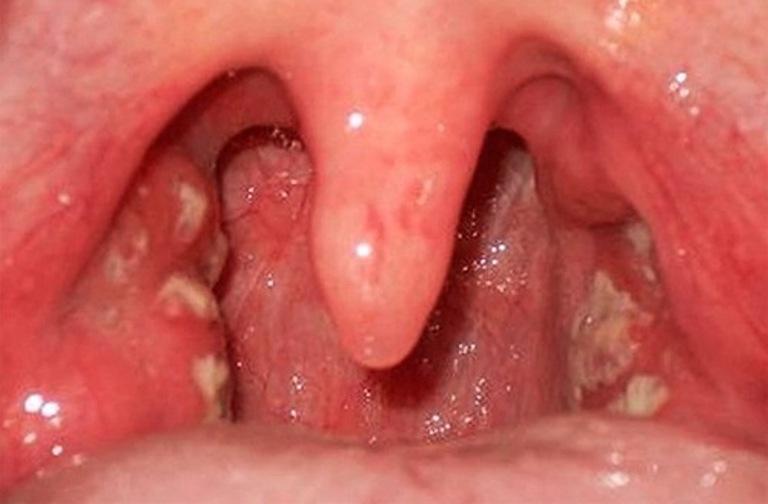
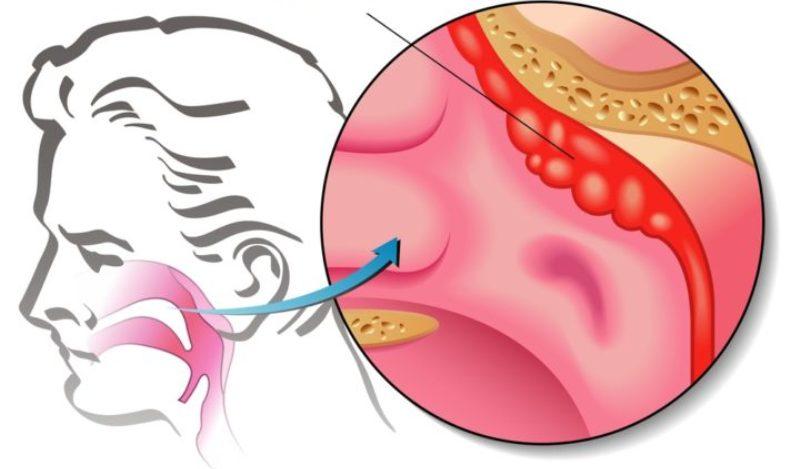
Аденоидит
Воспаление глоточной миндалины часто носит вирусный характер, проявляется в виде сильной головной боли, сухого душащего кашля, приступов одышки и удушья, диагностируют у детей в возрасте 3–15 лет. Код по МКБ-10 – J35.
Болезнь развивается на фоне ослабленного иммунитета, при дефиците витамина D, при переохлаждении, наличии в анамнезе хронического ринита или заболеваний верхних дыхательных путей.

Аденоидит — воспаление глоточной миндалины
Злокачественные и доброкачественные новообразования
Рак гортани сложно диагностировать на ранних стадиях, поскольку заболевание может долгое время протекать без ярко выраженных симптомов, поэтому опухоли часто диагностируют, когда они достигают большого размера. Код по МКБ-10 – С32.
Возможные признаки онкологии:

Кровяные сгустки в слюне могут свидетельствовать о развитии новообразований в горле
Чаще всего рак гортани диагностирую у мужчин в возрасте 55–65 лет, заядлых курильщиков.
Микозы гортани

Грибковое поражение горла
Основные виды грибковых патологий ротовой полости:
- псевдомембранозный кандидоз – чаще всего диагностируют у детей и людей преклонного возраста;
- микоз – развивается на фоне сахарного диабета;
- эритематозный хронический зуд.
Боль и жжение при глотании может быть вызвана рефлюксной болезнью – кислое содержимое желудка проникает в верхний отдел пищевода, горло, раздражает слизистые оболочки.
Другие заболевании горла
Боль в горле может быть признаком других заболеваний, которые не относятся с ЛОР патологиям.
При каких болезнях может возникнуть боль в горле:

Стеноз гортани — закрытие дыхательных путей из-за отека
Диагностика заболеваний горла
Основные методы диагностики:
- клинический анализ крови и мочи;
- мазок из зева, посев мокроты;
- МРТ, гистологическое исследование опухоли – позволяет определить происхождение новообразований;
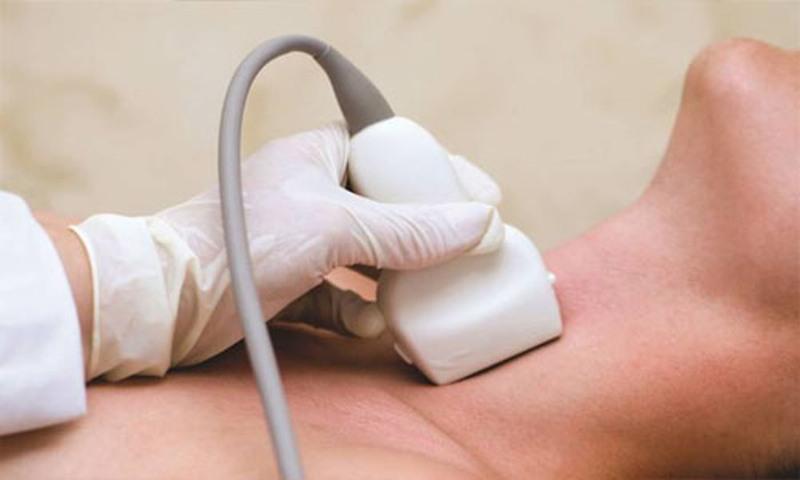
- УЗИ гортани.
Поскольку часто заболевания горла имеют бактериальное происхождение, перед назначением терапии проверяют мокроту на чувствительность к антибактериальным препаратам.

УЗИ гортани показывает причину заболевания
Возможные осложнения
Без надлежащего и своевременного лечения острые воспалительные процессы в горле переходят в хронические заболевания, что чревато постоянными рецидивами при малейшем переохлаждении и ослаблении иммунитета.
Чем опасны заболевания горла:
Если стрептококки из тканей горла проникнут в кровь, то начнёт стремительно развиваться сепсис.

Если не лечить горло, то может развиться хронический гайморит
Виды и формы заболевания
Формы протекания пансинусита:
В зависимости от расположенности воспалительного процесса, различают правостороннее и левостороннее воспаление околоносовых синусов. Если говорить о формах течения — острый и хронический пансинусит.
Причины заболевания
Провоцирующими факторами являются:
Кроме того, провоцировать развитие пансинусита могут:
- аллергический ринит;
- полипоз носа;
- искривлённая перегородка носа;
- травмирование головы, носа.
Провоцировать развитие воспалительного процесса может нелечение синуситов, гайморита, сфеноидита, фронтита, у детей – аденоиды.
Лечение
При наличии хотя бы одного признака болезни необходимо проконсультироваться с доктором. Если диагноз «острый пансинусит» подтверждён, то больному рекомендуется лечь в больницу. Терапия в домашних условиях запрещена, ввиду большой вероятности осложнений.
Если причиной болезни стала грибковая инфекция, выписывается Флуканозол, Кетоканозол, вирусная – Кагоцел, Ингавирин.
Среди противовоспалительных средств предпочтение отдают Диклофенаку, Нурофену, Парацетамолу. В качестве антигистаминных препаратов (если болезнь вызвана аллергическим ринитом) показаны Супрастин, Зиртек.
Обязательно больному назначаются физиопроцедуры:
- УВЧ;
- магнитная терапия;
- сверхвысокочастотная терапия;
- лазеротерапия.
После снятия острого процесса можно дополнить основное лечение народными средствами.
Дышать над паром только что сваренной картошки или горячим отваром ромашки, шалфея в течение 20 минут. Сверху голову накрывают полотенцем. Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.
Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.Нос можно закапывать соком алоэ и каланхоэ.
В качестве домашнего средства для промывания полости носа используется солевой раствор – на стакан тёплой воды 1 ч. л. соли.
При пансинусите рекомендуется употреблять много овощей и фруктов, особенно, с большим содержанием витамина С (чёрная смородина, петрушка, болгарский перец).
Причины возникновения острого аденоидита
Непосредственные причины возникновения острого аденоидита — это инфекции вирусного, бактериального, реже грибкового происхождения. Иногда воспаление возникает под влиянием аллергенов, проникающих в организм через дыхательные пути.
Внимание! Острый аденоидит у взрослых часто развивается на фоне онкологических заболеваний и иммунодефицитных состояний.
Среди причин болезни выделяют следующие:
Острый аденоидит у детей может развиваться при дефиците витамина D, вызывающего рахит. Также на развитие патологии влияют любые факторы, снижающие иммунитет – недостаточное или избыточное питание, наличие хронических патологий, авитаминоз, кариозные зубы.
Первые симптомы острого аденоидита
Так как разрастание аденоидов почти всегда является последствием других воспалительных процессов, то симптомы острого аденоидита могут сопровождаться признаками первичного заболевания.
Внимание! При смешанной клинической картине диагностика затрудняется, что способствует переходу патологии в хроническое течение.
Но если признаки основной болезни уже утихли, то первые симптомы острого аденоидита напоминают ОРВИ:
- выделения из носа;
- затрудненное носовое дыхание;
- боль или дискомфорт при глотании;
- повышение температуры;
- першение в горле, вызывающее кашель.
Как и чем лечить острый аденоидит?
Цели терапии — санация очага воспаления, недопущение распространения инфекции по другим органам, и предотвращение перехода в хроническую форму. Для этого назначают препараты различных групп, в зависимости от тяжести и инфекционного возбудителя.
После промывания в нос закапываются капли – Виброцил, Називин, Ринонорм, Тизин, Отривин. Через 15 минут после сосудосуживающих средств можно использовать другие назальные препараты:
- Противовирусные и иммуностимулирующие капли: Интерферон, Гриппферон, Деринат, Генферон Лайт, Ингарон.
- Антибиотики в каплях: Изофра, Софрадекс, Полидекса, Ципромед.
- Глюкокортикостероидные средства: Дексаметазон, Момат Рино, Авамис, Назонекс.
Обязательно нужно орошать горло спреями: Мирамистином, Ингалиптом, Панавиром, Каметоном или проводить полоскания Фурацилином, Хлорофиллиптом, ОКИ, Ротоканом, Хлоргексидином.
Системное лечение острого аденоидита включает в себя следующие препараты:
- Жаропонижающие и противовоспалительные: Нурофен, Ибупрофен, Парацетамол, Ибуклин.
- Антибиотики: Амоксициллин, Иксим Люпин, Сумамед, Аугментин, Флемоклав.
- Противовирусные: Ремантадин, Арбидол, Кагоцел, Эргоферон, Цитовир 3.
- Антигистаминные: Тавегил, Фенкарол, Супрастин, Зодак, Дезал.
Физиотерапевтические процедуры назначают, если у пациента нет высокой температуры. Чаще используется кварцевая лампа, УВЧ, дарсонвализация или лекарственный электрофорез на область региональных лимфатических узлов.
Операции при острой форме не проводятся, но если развился хронический аденоидит, то в период ремиссии прибегают к аденотомии. Рекомендуемый возраст для проведения операции у ребенка 5-7 лет, взрослым аденоиды удаляют только по строгим показаниям.
Осложнения и последствия
Острый аденоидит вызывает осложнения, если его неправильно лечить или не устранить провоцирующие факторы. Самое распространенное последствие – переход в хроническую стадию.
Другие осложнения:
- заглоточный абсцесс;
- отит;
- лимфаденопатия;
- сепсис (при бактериальной инфекции);
- частые ОРВИ;
- острое воспаление глотки и гортани;
- повышается риск развития аллергии.
При 2-3 степени патологии у ребенка возникает гипоксия и чем дольше она длится, чем выше риск развития неврологических расстройств. В детском возрасте разрастание аденоидов приводит к анемии и общему снижению иммунитета.
Информативное видео
На сколько статья была для вас полезна?
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Классификация и симптоматика
По уровню распространенности на прилегающие ткани выделяют следующие виды заболевания:
Основные симптомы данного вида заболевания: насморк, зуд и жжение в носу, кашель. Аденоидит на фоне аллергии часто принимает хроническую форму.
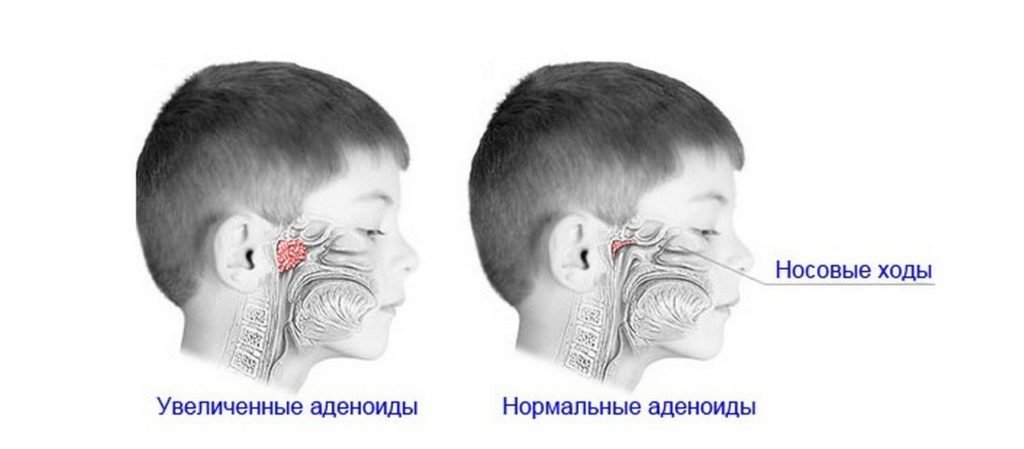
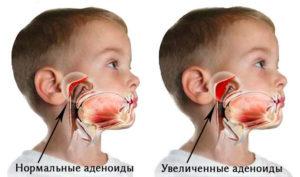
Степени аденоидита
- 1 степень – миндалины перекрывают 1/3 носовой полости;
- 2 степень – разрастание достигает половины полости носовых ходов;
- 3 степень – аденоиды перекрывают 2/3 носовой перегородки;
- 4 степень – миндалины почти полностью закрывают область носовых ходов.
В зависимости от протяженности и выраженности воспаления заболевание протекает в острой, подострой и хронической формах.
Острая и подострая форма
Острое течение болезни обладает наиболее яркой симптоматикой и длится 5-7 дней. Проявляется острый аденоидит на фоне вирусных и бактериальных инфекций. Симптомы острого аденоидита:
- повышение температуры тела до 39 градусов;
- заложенность носа;
- приступы кашля, обостряющиеся в ночное время;
- выделение слизи из носовых ходов;
- головные боли;
- боль в ушах;
- отек гортани.
Хроническая форма
Хронический аденоидит у детей возникает при несвоевременном лечении болезни. Симптомы и признаки хронического заболевания:
Хронический аденоидит может принимать катаральную форму (воспаление слизистых), экссудативно-серозную (сопровождается выделением экссудата), гнойную (появляются гнойные воспаления).
Диагностические мероприятия
- общий и биохимический анализ крови;
- мазок из горла;
- рентгенография носоглотки;
- аллергологическое исследование (при подозрении на аллергический характер заболевания);
- оценка функции слухового органа (акустическая импедансометрия, аудиометрия);
- компьютерная томография.
Диагностируют аденоидит при осмотре у врача, при необходимости назначается ряд дополнительных анализов
Профилактика аденоидита у детей
К профилактике аденоидита у детей относят:




 Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.
Для укрепления иммунитета, снятия воспалительного процесса, устранения боли принимают липовый чай.