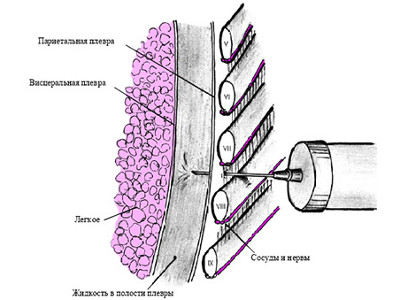
Набор для торакоцентеза: основной перечень материалов
Существуют несколько специальных медицинских устройств, специально предназначенных для выполнения процедуры торакоцентеза.
Ассортимент наборов для торакоцентеза GRENA (Великобритания)
Торакоцентезный / парацентезный набор 01SN
– Игла пункционная – 3шт.
– Соединительная трубка с портами Луер Лок на концах.
– Трехходовой краник
– Градуированный мешок объемом 2 литра со сливом.
– Шприц Луер Лок 60 м
Торакоцентезный / парацентезный набор 02SN
– Игла пункционная -3шт.
– Соединительная трубка с портами Луер Лок на концах.
– Обратный клапан
– Градуированный мешок объемом 2 литра со сливом.
– Шприц Луер Лок 60 м
Торакоцентезный / парацентезный набор 01VN
– Игла Вереша
– Соединительная трубка с портами Луер Лок на концах.
– Трехходовой краник
– Градуированный мешок объемом 2 литра со сливом.
– Шприц Луер Лок 60 м
Показания к выполнению плевральной пункции – могут ли быть противопоказания?
Для проведения рассматриваемой манипуляции должны быть веские основания.
После изучения жалоб пациента, его истории болезни и проведения некоторых диагностических процедур доктор принимает решение о целесообразности проведения плевральной функции.
- Постоянным сухим кашлем.
- Болевыми ощущениями в грудной клетке.
- Нарастающей одышкой.
- Острой болью при лежании.
- Потерей сознания (не всегда).
Указанные симптомы могут являться последствием нескольких заболеваний:
- Воспалительных процессов в легких.
- Туберкулеза.
- Злокачественных новообразований в легких/плевре.
- Застойной сердечной недостаточности.
- Сильного травмирования грудной клетки.
- Системных заболеваний соединительной ткани.
- Метастазов в плевральную полость при любых онкозаболеваниях.
- Плохая свертываемость крови.
- Повреждение кожных покровов, гнойные, воспалительные процессы в зоне пункции.
- Опоясывающий лишай.
- Незначительное скопление жидкости или воздуха в плевральной полости: менее 3 мл.
Определенные состояния пациента могут стать препятствием для осуществления торакоцентеза — однако, окончательное решение принимает врач:
- Беременность.
- Период кормления грудью.
- Лишний вес (от 130 кг).
- Недавно перенесенная операция на легких.
- Погрешности в работе сердечно-сосудистой системы.
Алгоритм проведения торакоцентеза — место плевральной пункции, дренирование
Для указанной процедуры пациент должен принять сидячее положение, сделав упор руками на спинку стула или стол.
В ходе всей процедуры медсестра следит за пульсом и давлением пациента. При появлении серьезных погрешностей она немедленно сообщает об этом доктору.
Алгоритм выполнения плевральной пункции следующий:
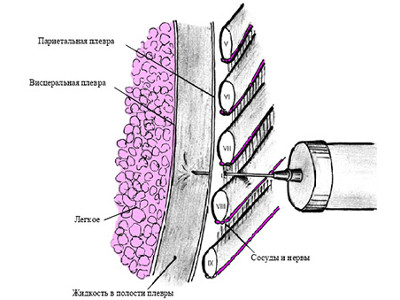
В том случае, если на момент выкачивания жидкости пациент начал сильно кашлять, а в шприц активно поступает кровь, процедуру прерывают.
После вытягивания иглы его кладут на спину и следят за общим состоянием. При потере сознания пациенту дают вдохнуть раствор аммиака.
Суть метода
Впервые ЭРХПГ в целях диагностики была проведена в 1968 году. С тех пор эта методика была значительно усовершенствована и, благодаря внедрению в медицину многих технических инноваций, стала еще более информативной и безопасной.
Теперь для ее выполнения и получения качественных снимков применяются:
- различные эндоскопы;
- набор катетеров, включающих в себя специальную канюлю из плотного материала для введения контраста;
- рентгенотелевизионная установка;
- контрастные препараты.
Обычно для проведения ЭРХПГ используют эндоскопические приборы с боковым расположением оптической системы, а для обследования больных после удаления желудка применяется аппаратура со скошенной или торцевой оптикой.
- Урографин;
- Верографин;
- Триомбраст;
- Ангиографин и др.
В проведении ЭРХПГ выделяют такие основные этапы:
ЭРХПГ проводится в специально оборудованном рентгенкабинете в условиях стационара.
Противопоказания
В некоторых случаях проведение ЭРХПГ противопоказано:
- острый панкреатит;
- острый холангит;
- острый вирусный гепатит;
- стеноз фатерова сосочка;
- киста поджелудочной железы;
- сужение пищевода или двенадцатиперстной кишки;
- беременность;
- тяжелые патологии органов дыхания и сердца.
Это исследование не может выполняться на фоне инсулинотерапии или приема антикоагулянтов. В таких случаях ЭРХПГ проводится только после коррекции дозировки используемого препарата или его отмены.
В некоторых случаях противопоказанием к выполнению исследования становится категорический отказ пациента от процедуры.
Как проводится исследование
После появления онемения в ротоглотке пациента доставляют в кабинет для выполнения ЭРХПГ. Процедура проводится в следующей последовательности:
После завершения процедуры ЭРХПГ доктор эндоскопической диагностики составляет заключение, в котором детально описываются все выявленные изменения и проведенные лечебные манипуляции. Результаты обследования отправляются лечащему врачу.
Возможные осложнения
Панкреатит
Одним из наиболее частых осложнений ЭРХПГ является панкреатит. По данным статистики он развивается у 1,3-5,4 % пациентов и может провоцироваться целым рядом факторов, сопровождающих такое исследование.
Способствовать развитию панкреатита после ЭРХПГ может наличие этого заболевания в анамнезе больного, длительная и сложная канюляция фатерова сосочка, проведение сфинктеротомии, необходимость повторного введения контраста в протоки и др.
Кровотечение
В более редких случаях ЭРХПГ осложняется клинически значимым кровотечением. Частота такого нежелательного последствия исследования составляет 0,76-1,13 %.
Кровотечение чаще появляется после выполнения дополнительных хирургических манипуляций. Предрасполагающими факторами к его возникновению могут становиться патологии свертывающей системы крови и маленькие размеры устья большого дуоденального сосочка.
Перфорация двенадцатиперстной кишки
При неправильном проведении ЭРХПГ может возникать перфорация двенадцатиперстной кишки катетером, преампулярная или дуоденальная (отдаленная от фатерова сосочка) перфорация. Такие последствия процедуры наблюдаются крайне редко – в 0,57-1 % случаев.
Доклад специалиста на тему «ЭРХПГ» (перевод с англ.):
Методика
Техника проведения процедуры зависит от ее вида. Разделяют следующие виды лазеротерапии:
Как правило, при неинвазивных методах лечения пациента приглашают лечь на кушетку, предварительно освободив от одежды ту область, которую нужно лечить. Врач обрабатывает лазером кожу, аппарат могут прижимать к телу, либо держать на расстоянии.
Предоперационная подготовка
При подготовке к плановой торакотомии пациент проходит тщательное обследование, включающее:
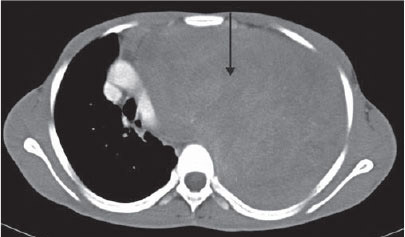
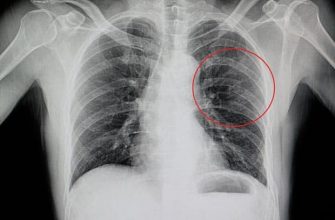
опухоль плевры на рентгеновском снимке
Лечащий врач обязательно оповещается обо всех принимаемых пациентом препаратах, аспирин и другие разжижающие кровь средства отменяются. Гипотензивные средства, бета-блокаторы, бронходилататоры принимаются по обычной схеме.
Накануне вмешательства проводится очистительная клизма (если планируется общий наркоз), минимум за 12 часов до операции исключается прием пищи и воды. Вечером больной принимает душ и переодевается в чистую одежду.
Торакотомия требует проведения общего наркоза с однолегочной вентиляцией. В редких случаях применяют местную инфильтрационную анестезию. В среднем операция длится около трех часов, но, возможно, и дольше.
Послеоперационный период и реабилитация
В послеоперационном периоде больному назначаются антибиотики, противовоспалительные и обезболивающие препараты. К 10-14 дню снимаются швы, дренажи из грудной полости удаляют раньше.
Весь этап реабилитации пациенту предстоит выполнять упражнения лечебной физкультуры для восстановления функции легких. Не стоит подавлять кашель, ведь он направлен на очищение бронхиального дерева.
Специалисты для обезболивания применяют наркотические (промедол, морфин) и ненаркотические (кеторол, парацетамол) анальгетики, проводят новокаиновые блокады, возможна продленная эпидуральная анестезия для снижения интенсивности боли.
Чтобы снизить вероятность неблагоприятных последствий нужна тщательная подготовка к операции, оценка рисков и показаний к ней, четкое соблюдение хирургом операционной техники и правильный выбор доступа и варианта операции.