Принципы дифференциальной диагностики
По данным исследований и заключений патологоанатомов, пневмония остаётся нераспознанной у 5% пациентов, находящихся на стационарном лечении.
При диагностике пневмонии перед терапевтом стоят такие задачи:
Если ограничен или недоступен микробиологический метод исследования, диагностическую ценность приобретает ориентировочное выявление возбудителя инфекции. Учитывают анамнестические и клинические данные.
При постановке диагноза оценивают общий фон, на котором развивается воспаление лёгких: проявилось у здорового человека, или как осложнение туберкулёза, рака, сахарного диабета, иммунодефицита, в процессе лечения гормонами или цитостатиками (химиотерапия).
Анамнез включает такую информацию:
Высокие лейкоциты, 30×10 9 /л и более, или низкие – менее 4×10 9 /л являются опасным признаком, при котором значительно возрастает риск неблагоприятного исхода болезни.
Реже пневмонию приходится дифференцировать с опухолями, аллергическим альвеолитом, лёгочной эозинофилией.
Заболевания, которые на разных этапах своего прогрессирования схожи с пневмонией:
Схожую клиническую картину могут приобретать болезни внутренних органов, которые расположены ниже диафрагмы (в брюшной полости) – панкреатит, прободная язва, абсцесс печени.
Туберкулёз
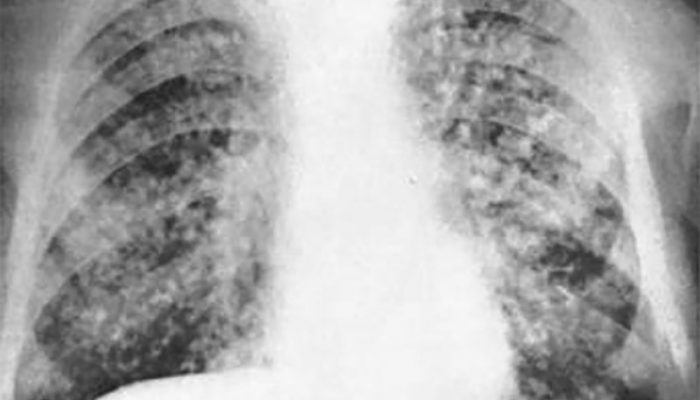
Туберкулёз чаще локализуется в верхней доле или в 6 сегменте нижней доли. Воспаление лёгких в основном поражает нижние доли (базальные сегменты).
Для туберкулёза характерны такие симптомы:
- обильное потоотделение в ночное время;
- бледная кожа лица;
- пациент не ощущает повышенной температуры тела;
- данные перкуссии, аускультации не информативны.
Решающим при дифференциальном диагнозе является рентген, выявление микобактерий (палочек Коха) в мокроте.
Сравнительная таблица рентгеновских данных туберкулёза и пневмонии
Если у пациента затяжная пневмония, в целях дифференцирования с туберкулёзом назначают бронхоскопию с биопсией. Определяют эндобронхит, туберкулёзное повреждение бронхов, рубцы на слизистой.
Разница между пневмонией и бронхитом
Воспаление лёгких от бронхита отличается клинической картиной, результатами физикального и рентгенологического исследования.
Отличительные симптомы бронхита и пневмонии
При аускультации у пациентов с пневмонией слышны шумы над лёгочными полями, крепитация на вдохе, с бронхитом – свистящие сухие хрипы.
Отличия от гранулематоза Вегенера
Гранулематоз Вегнера (ГВ) – образование узелков в респираторном тракте, воспаление стенок сосудов среднего и мелкого калибра, развитие некротизирующего гломерулонефрита.
Триада симптомов при ГВ:
- риниты и синуситы с образованием язв слизистой, гнойные отиты;
- одышка, кашель, мокрота с кровью, геморрагический плеврит;
- диффузный или очаговый гломерулонефрит с некрозом.
Критерии дифференциальной диагностики (для достоверности достаточно 2-4 признаков):
- воспаление ротовой и носовой полости;
- патологические изменения в лёгких на рентгене;
- микрогематурия (эритроциты или гемоглобин в крови);
- гранулематозное воспаление, подтверждённое на биопсии.
Фиброзирующий альвеолит
Альвеолит, независимо от происхождения, – прогрессирующее заболевание, которое сокращает дыхательную поверхность лёгких на фоне пневмосклероза. Постепенно развивается лёгочная недостаточность.
Физикальные данные отличаются от классического воспаления: хрипы влажные мелкопузырчатые, перкуторный звук с коробочным оттенком, в нижних отделах выслушивается крепитация. На снимках усиление рисунка, интерстициальный отёк, мелкофокусные затемнения.
Медицинский эксперт статьи
Анализ данных анамнеза
Предполагать наличие у пациента туберкулеза позволяют следующие анамнестические данные:
Анализ данных внешнего осмотра больных
О перенесенном ранее туберкулезе могут свидетельствовать втянутые неправильной формы рубцы в области пораженных ранее шейных лимфоузлов, об имевшем когда-то место туберкулезе позвоночника — кифоз.
Быстро развивающиеся выраженная интоксикация и тяжелое состояние больного более характерны для долевой или тотальной пневмонии и не характерны для туберкулеза, за исключением острого милиарного туберкулеза и казеозной пневмонии.
Анализ физикальных данных, полученных при исследовании легких
Тем не менее, определенную диагностическую ценность могут иметь следующие особенности физикальных данных, характерные для туберкулеза легких:
Постановка туберкулиновых проб
Постановка туберкулиновых проб (туберкулинодиагностика) основана на определении туберкулиновой аллергии — повышенной чувствительности организма к туберкулину, наступившей вследствие заражения вирулентными микобакгериями туберкулеза или вакцинации БЦЖ.
Микробиологическая диагностика туберкулеза
Мазки готовят из нативной мокроты. Окраску производят методом Циля-Нильсона. Микобактерий обнаруживаются в препарате в виде тонких прямых или слегка изогнутых ярко-красных палочек.
Биологический метод в силу своей трудоемкости применяется сравнительно редко.
Рентгенологическое исследование легких
В диагностике туберкулеза легких ведущая роль принадлежит рентгенологическим методам исследования. Л. И. Дмитриева (1996) предлагает использовать их следующим образом:
Характерные рентгенологические проявления отдельных форм туберкулеза легких представлены далее.
Очаговый туберкулез легких
Очаговый туберкулез легких — клиническая форма, характеризующаяся ограниченным воспалительным процессом (размеры очагов около 10 мм) и малосимптомным клиническим течением. Основные клинические особенности очагового туберкулеза легких следующие:
Рентгенологические проявления очагового туберкулеза легких можно разделить на три основные группы):
При обострении очагового туберкулеза вокруг старых очагов появляется зона перифокального воспаления и возможно развитие новых очагов на фоне плотных старых очагов.
Инфильтративный туберкулез легких
Инфильтративный туберкулез легких — это клиническая форма, характеризующаяся преимущественно экссудативным типом воспалительного процесса со склонностью к быстрому образованию казеозного некроза и деструкции.
По величине туберкулезные инфильтраты бывают небольшие (диаметром от 1.5 до 3 см), средние (от 3 до 5 см) и крупные (более 5 см).
Клиническая симптоматика при инфильтративном туберкулезе легких определяется величиной очага поражения и фазой процесса.
Выделяют следующие клинико-рентгенологические варианты инфильтративного туберкулеза легких:
Милиарный туберкулез легких
Диссеминированный туберкулез легких
При остром диссеминированном туберкулезе в легких определяются очаговые тени, равномерно распределяющиеся от верхушек до диафрагмы — картина густой диссеминации мелких и средних по величине мягких очагов.
При подостром диссеминированном туберкулезе характерно появление более крупных мягких очагов, сливающихся между собой. Очаги имеют склонность к распаду, быстрому образованию каверн.
Прогрессирование процесса при хроническом диссеминированном туберкулезе легких приводит к усиленному развитию фиброза и цирроза легких.
Таким образом, диссеминированный туберкулез легких достаточно сложно отличить от пневмонии. Решающая роль в диагностике принадлежит рентгенологическому методу исследования.
Главными рентгенологическими признаками диссеминированного туберкулеза легких являются (Μ. Η. Ломако, 1978):
Дифференциальная диагностика пневмонии, туберкуломы легких, кавернозного и фиброзно-кавернозного туберкулеза легких несложна в связи с тем, что названные формы туберкулеза имеют четкие рентгенологические проявления.
Туберкулома — это изолированный и инкапсулированный соединительной тканью творожисто-некротический очаг округлой формы более 1 см в диаметре.
Туберкулому порой трудно отличить от периферического рака легкого. Наиболее достоверным методом диагностики туберкуломы является бронхоскопия с биопсией с последующим цитологическим и бактериологическим исследованием.
Инфаркт легкого возникает вследствие тромбоэмболии легочной артерии. Основными признаками, отличающими его от пневмонии, являются:
Рак легких — распространенное заболевание. С 1985 по 2000 год число больных раком легкого возрастет на 44%, а смертность — на 34.4%. Для диагностики рака легкого используются следующие методы.
Анализ данных анамнеза
Рентгенологическое исследование легких
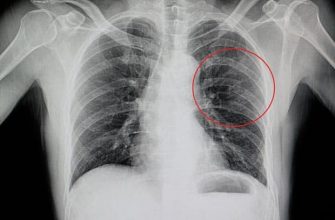
Периферический рак легкого развивается из эпителия мелких бронхов или из эпителия альвеол и может располагаться в любом участке (сегменте) легкого. Однако наиболее часто он локализуется в передних сегментах верхних долей легких.
Рентгенологические проявления периферического рака во многом зависят от размеров опухоли. Рентгенологические признаки периферического рака легкого можно охарактеризовать следующим образом:
Более детально рентгенологические признаки рака и сдавление бронха выявляются с помощью рентгенотомографии и компьютерной томографии легкого.
При дифференциальной диагностике острой пневмонии и периферического рака легкого необходимо принимать во внимание следующие обстоятельства:
Важным методом диагностики является бронхографическое исследование, выявляющее обрыв («ампутацию») бронха при перекрытии опухолью его просвета.
В ряде случаев при бронхоскопии производится трансбронхиальная пункционная биопсия подозрительного в плане метастазирования лимфатического узла.
Цитологическое исследование мокроты
Необходимо исследование мокроты на раковые клетки производить не менее 5 раз. Раковые клетки удается обнаружить в мокроте у 50-85% больных центральным и у 30-60% больных периферическим раком легких.
Цитологическое исследование плеврального экссудата
Появление экссудативного плеврита при раке легкого свидетельствует о далеко зашедшем опухолевом процессе. Плевральная жидкость в этом случае часто имеет геморрагический характер, при цитологическом ее исследовании обнаруживаются опухолевые клетки.
Пункционная биопсия пальпируемых периферических лимфатических узлов
Пальпируемые периферические лимфоузлы (шейные, подмышечные и др.) свидетельствуют о метастазировании рака легкого. Пункционная биопсия этих лимфоузлов дает верификацию метастазирования рака у 60-70% больных.
Иммунологические методы диагностики
Трансторакальная пункция проводится под рентгенотелевизионным контролем и является основным методом верификации диагноза периферического рака, подтверждая диагноз в 65-70% случаев.
Основные дифференциально-диагностические различия правосторонней нижнедолевой пневмонии и острого аппендицита следующие:
Кардиогенный отек легких
Пневмониты при системных васкулитах и диффузных болезнях соединительной ткани
В настоящее время проблема своевременной и успешной этиологической диагностики стала чрезвычайно актуальной. Точный этиологический диагноз является залогом правильного и успешного лечения пневмонии.
Основными методами установления этиологического диагноза пневмонии являются:
Возбудителями пневмонии у данного больного считаются те микроорганизмы, которые высеваются из мокроты в количестве 1 000 000 и более микробных тел в 1 мл.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Дифференциация пневмонии
Так как большинство симптомов имеет аналогичную картину, основной принцип диагностики заключается в бактериальном посеве. При сборе анамнеза врач обязательно должен отразить следующие пункты:
- Этиологические факторы
- Наличие фоновых патологий
- Распространенность и особенности очагов пневмонии
- Степень тяжести
- Стадию развития
- Возможные осложнения и риски их появления.
Синдром легочной инфильтрации
- Кашель.
- Затруднение дыхания (одышку).
- Отхождение мокроты.
- Боли в грудной клетке (на вдохе и при кашле).
Жалобы грешат субъективностью. Но при клиническом обследовании выявляются и объективные признаки. Из физикальных симптомов, возникающих при легочной инфильтрации, стоит отметить следующие:
Необходимо отметить, что клинические признаки определяются величиной инфильтрата, его характером и локализацией. Наибольшее значение имеет распространенность патологического процесса в ткани легкого, исходя из чего инфильтраты бывают:
- Сегментарными и долевыми.
- Очаговыми.
- Округлыми.
Синдром легочной инфильтрации наблюдается не только у пациентов с пневмонией, но сопровождает многие болезни органов дыхания.
Особенности течения
Частой причиной атипичного течения пневмонической инфильтрации становится ослабление общих защитных механизмов, характерное для пациентов с сопутствующей патологией и иммунодефицитными состояниями. У них болезнь протекает со своими особенностями:
Туберкулез
- Инфильтративного.
- Очагового.
- Казеозной пневмонии.
- Туберкуломы.
Поражение легкого, вызванное палочкой Коха (микобактерией), характеризуется полиморфизмом симптоматики с широкой вариативностью изменений по тяжести и распространенности. Проявления туберкулеза неспецифичны, среди них распространены следующие:
- Длительный кашель (с мокротой или без).
- Кровохарканье.
- Одышка и грудные боли.
- Лихорадка (в основном субфебрильная).
- Повышенная потливость (особенно ночью).
- Слабость и усталость.
- Исхудание.
Туберкулезный процесс очень часто маскируется под пневмоническую инфильтрацию, что требует тщательного обследования на предмет специфичности процесса.
Рак легкого
- Кашель.
- Кровохарканье.
- Одышка.
- Боли в груди.
- Лихорадка.
Общие признаки становятся следствием опухолевой интоксикации и метастазирования опухоли гемато- и лимфогенным путем в другие органы. Характерны истощение (вплоть до кахексии), боли в костях, неврологическая симптоматика и др.
Диагноз злокачественной опухоли подтверждается бронхоскопией с аспирацией содержимого или прямой биопсией. Дальнейшее цитологическое или гистологическое исследование дает возможность установить характер процесса.
При раке легкого обнаруживаются многие признаки, характерные для пневмонии. Но есть и характерные черты, позволяющие предположить верный диагноз.
Обтурационный ателектаз
Легочной инфаркт
- Одышка и грудные боли.
- Появление крови в мокроте.
- Бледность кожи с сероватым оттенком.
- Цианоз верхней половины туловища.
- Выбухание шейных вен.
- Снижение артериального давления.
- Учащение пульса.
Инфаркт легкого при артериальной тромбоэмболии – опасное состояние, требующее дифференциальной диагностики с бронхопневмонией.
Фиброзирующий альвеолит
Эхинококкоз

Гранулематоз Вегенера
Системность поражения при гранулематозе Вегенера подтверждается множеством внелегочных проявлений.
Общий план диагностики
Когда к врачу приходит пациент с жалобами на проблемы с органами дыхания, следует определить общее направление диагностики. Для этого существует простой тест.
 В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
- кашель с выделением гнойной мокроты;
- повышенная температура с первого дня течения заболевания – от 38 градусов;
- одышка и затрудненное дыхание;
- повышенная концентрация лейкоцитов.
В целом же диагностика воспаления легких происходит последовательно:
Лабораторные исследования. На этом этапе врач выписывает пациенту направления на показанные при подозрении на пневмонию анализы. Среди них:
Инструментальные исследования. На этом этапе врач отправляет пациента на определенные обследования, которые помогут точно установить, что за процесс идет в легких. Это может быть:
По итогам всех основных исследований (а при необходимости и дополнительных, таких, как УЗИ и томография), врач сможет точно поставить диагноз и назначить адекватное лечение.
Перкуссия и аускультация
 С помощью перкуссии определяют:
С помощью перкуссии определяют:
По-настоящему поставить диагноз таким способом могут только опытные врачи, которые точно уверены в особенностях патогенных звуков.
С помощью аускультации и у взрослых, и у детей определяют:
-
Наличие разрастающейся соединительной ткани – если присутствует данное явление, некоторые участки легких не будут прослушиваться.
Наличие бронхита – если он есть, в легких будут слышны сухие, распространенные хрипы;
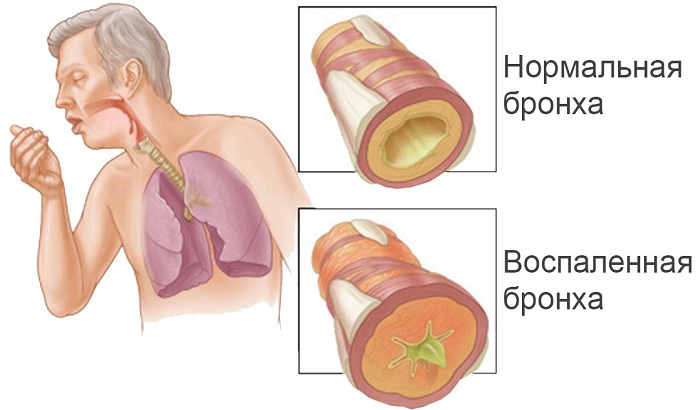
Лабораторные исследования
Основным исследованием при пневмонии является бактериологический тест. Суть этого метода заключается в следующем:
В результате данного теста моно выявить, какой именно микроорганизм стал причиной пневмонии. При этом если:
ВАЖНО! Несмотря на обилие диагностических мероприятий для детей и взрослых – и УЗИ, и рентген, и томография — ни одно из них не является второстепенным. Диагностируют пневмонию только на основе комплексного подхода.
Инструментальные исследования
В случае, когда речь идет о взрослых, рентгенодиагностика является одним из основных методов выявления пневмонии.
 Она позволяет увидеть:
Она позволяет увидеть:
- воспаления, которые на снимке кажутся темнее, чем остальное легкое;
- изменение легочного рисунка, которое на снимке кажется более темным и искаженным по сравнению с нормой;
- разрастание соединительной ткани и рубцы.
На основании рентгена диагноз ставится окончательно, и если у взрослых он проводится в любом случае, то у детей – только если есть показания.
ВАЖНО! И рентген, и томография, и УЗИ не требуют специальной подготовки – только бронхоскопию делают натощак.
Как отличить воспаление легких от других легочных заболеваний?
У пневмонии существует большое количество разновидностей, при том, что симптомы ее для самого больного мало отличаются от симптомов гриппа или тяжелой простуды. Даже для взрослых пациентов практически невозможно отличить ее от чего-то более безобидного.
Только дифференциальная диагностика пневмонии (рентген, посев, при необходимости – УЗИ) позволяет отличить ее от других легочных заболеваний.
При недуге возникает такая клиническая картина:
Только на основе диагностических результатов УЗИ, рентгена, томографии, свидетельствующих о пневмонии, врач может поставить диагноз и начать лечение, которое у детей и взрослых будет разниться.
Причины
Существует несколько факторов, способствующих заражению организма:
Различают несколько типов пневмонии в зависимости от пути заражения, характерных для разных возрастов.
Внутриутробная. Эта форма пневмонии опасна для новорожденных детей в первые три дня после рождения. Инфицирование данной формой происходит при прохождении ребенка по родовым путям при их недостаточной стерильности.
От возраста ребенка зависит и тип возбудителя, который вызывает воспаление.
Диагностирование
Существуют следующие методы диагностики:
Лечение
Лечение пневмонии (в том числе сегментарной) направлено на купирование симптомов и снятие воспалительного процесса. Терапия включает в себя прием антибиотиков, снятие последствий интоксикации, разжижение и выведение мокроты, кислородолечение, дыхательную гимнастику и массаж.
Антибиотики
Если спустя 36 – 48 часов эффекта от антибиотиков нет, то препарат меняют либо его прием продолжается, но уже в комплексе с другими лекарствами.
При тяжелом течении пневмонии или раннем возрасте (до двух лет) препараты принимают внутривенно или внутримышечно.
Детоксикация
 Для восстановления водно-солевого баланса рекомендуется давать ребенку много теплого питья.
Для восстановления водно-солевого баланса рекомендуется давать ребенку много теплого питья.
Это поможет вывести токсины и улучшить самочувствие.
В случаях, когда ребенок не может пить самостоятельно (тяжелое течение болезни или ранний возраст) используется капельница с физраствором или другие подходы, способные снабжать организм ребенка необходимыми микроэлементами.
Отхаркивающие препараты
Для выведения мокроты назначают препараты, способствующие ее разжижению и отхаркиванию. Если мокрота слишком вязкая и тяжело проходит по дыхательным путям, прописывают лекарства для расширения бронхов.
Основные препараты для разжижения мокроты:
- АЦЦ;
- Бромгексин;
- Амбробене;
- Аскорил.
Кислородолечение
Оксигенотерапию используют для нормализации дыхания, снятия симптомов интоксикации, стимуляции восстановительных процессов. Для этого ребенка помещают в специальную камеру с повышенным содержанием кислорода.
Дыхательная гимнастика и массаж
Например, если у ребенка правосторонняя сегментарная пневмония, гораздо сильнее разминают правую сторону грудной клетки.
Справочные материалы (скачать)
Кликните по нужному документу для скачивания:
| # | Файл | Размер файла |
|---|---|---|
| 1 | Клинические рекомендации. Внебольничная пневмония у детей | 1 MB |
| 2 | Врожденная пневмония у детей. Клинические рекомендации | 0 B |
| 3 | Атипичные пневмонии у детей. Методическая разработка кафедры педиатрии ФУВ Новосибирского медицинского института. | 72 KB |
| 4 | Методическая разработка. Пневмония у детей младшего возраста 2016 | 605 KB |
| 5 | Клиническая фармакология лекарств для лечения заболеваний органов дыхания | 4 MB |
| 6 | Физиотерапия и ЛФК при пневмонии. Учебно-методическое пособие. МЗ РБ | 2 MB |
| 7 | История болезни. Внебольничная полисегментарная пневмония в нижней доле слева средней степени тяжести с невыясненным этиологическим компонентом | 154 KB |
| 8 | История болезни. Правосторонняя очаговая нижнедолевая пневмония. ДН — II ст. Острый бронхит | 143 KB |
Особенности течения заболевания
Пневмония подтверждается благодаря ряду дополнительных исследований, выявляющих наличие мокроты в анализах, затемнения в легочной ткани, ускорение СОЭ и прочие негативные изменения.
Дифференциация туберкулеза и воспаления легких
При туберкулезе изменения дыхательной функции наблюдаются редко. Лабораторные анализы демонстрируют показатели СОЭ и лейкоцитов в пределах нормы. На рентгеновском снимке наблюдаются изменения, затрагивающие верхние доли и обладающие четкими контурами.
Дифференциация пневмонии и ТЭЛА
ТЭЛА зачастую развивается после хирургических вмешательств, злоупотребления гормональными контрацептивами и другими медикаментозными средствами. Может спровоцировать пневмонию и угнетение тканей легких.
Течение эхинококкоза
Данная патология выражается в виде формирования специфической кисты в легких. На протяжении длительного периода поражение может протекать без явных признаков, но впоследствии пациента начинают беспокоить: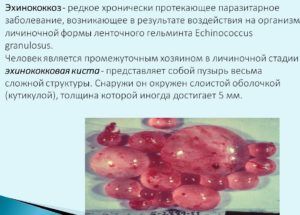
- перманентное чувство слабости;
- тошнота;
- высокая утомляемость.
Эхинококковый пузырь, увеличиваясь в размерах, приводит к сдавливанию соседних тканей, что влечет за собой одышку, болевой синдром, локализованный в области груди, и кашель с отхаркиванием крови.
Киста больших размеров провоцирует внешнюю деформацию, при которой в пораженной части наблюдаются затруднения с дыхательной функцией. Если она прорывает ткани бронхов, больной страдает от сильных приступов кашля, сопровождающихся выделением полупрозрачной мутноватой мокроты.
Диагностика гранулематоза Вегенера
- одышкой;
- отхаркиванием крови;
- трахеитами;
- фарингитами;
- синуситами;
- хроническим насморком.